Die Inseltransplantation bleibt trotz rasanter technischer Fortschritte ein bedeutendes Verfahren im Umgang mit schwer einstellbarem Diabetes. Während innovative Ansätze wie stammzellbasierte Inselcluster und immun-evasive Zellen neue Perspektiven eröffnen, zeigt sich, dass der biologische Betazellersatz nach wie vor einzigartige Vorteile bietet – insbesondere bei der Wiederherstellung der physiologischen Stoffwechselregulation.
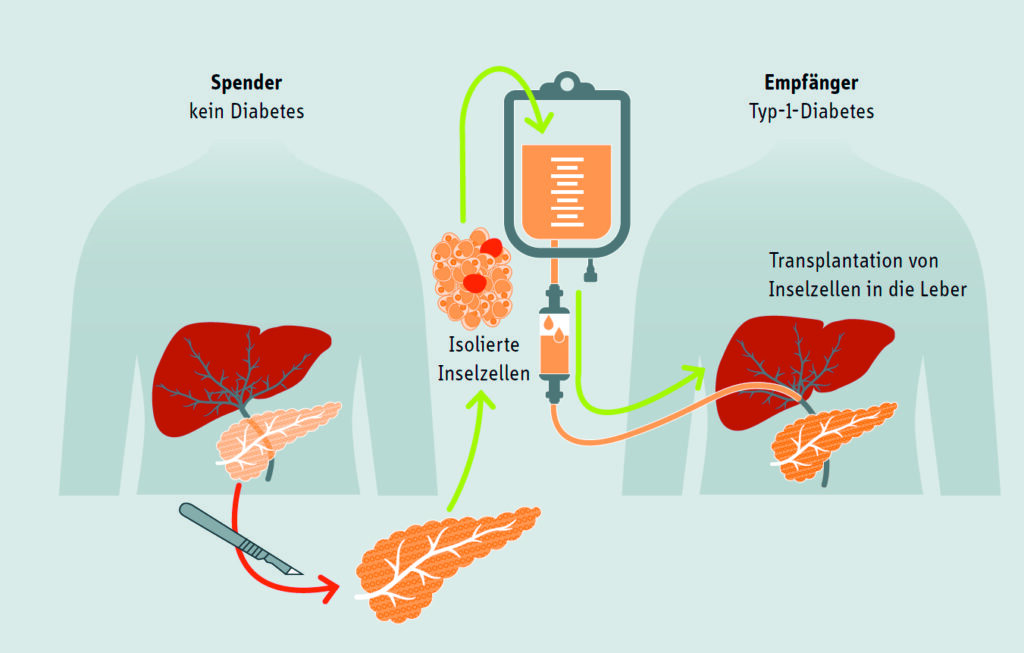
Die Inseltransplantation gilt als die klassische Form des biologischen Beta-Zell-Ersatzes in der Diabetestherapie. Trotz der enormen Fortschritte in der Diabetes-Technologie bleibt sie eine hochrelevante Option, insbesondere für ausgewählte Betroffenengruppen mit schwer einstellbarem Diabetes. Die Methode basiert derzeit auf der Isolation von Inselzellen aus humanen Spenderorganen und deren anschließender Transplantation (▶ Abb. 1). Zwei zentrale Herausforderungen bestimmen jedoch die klinische Praxis: der chronische Mangel an Spenderorganen und die Notwendigkeit einer systemischen Immunsuppression. Diese Faktoren begrenzen die Anwendung und erfordern eine sorgfältige Indikationsstellung.
Alternative Quellen für die Spenderzellen
Die aktuelle Forschung fokussiert sich deshalb auf die Überwindung dieser Limitationen.
„Die sinnvolle Indikation für eine Inseltransplantation grenzt sich immer mehr ein auf eine kleinere Zahl von Patientinnen und Patienten, solange wir die Limitationen nicht adressieren können.“
Prof. Dr. med. Barbara Ludwig
Besonders intensiv wird an alternativen Zellquellen gearbeitet. Neben klassischen xenogenen Inselzellen rücken vor allem aus Stammzellen generierte Inselcluster in den Mittelpunkt. Sie könnten eine nahezu unerschöpfliche Quelle für Transplantationsmaterial bieten und so das Spenderproblem perspektivisch lösen.
Parallel dazu wird an Strategien zur Umgehung der Immunsuppression geforscht.
Im Fokus stehen dabei zum einen die Entwicklung immun-evasiver Zellen, die vom Immunsystem nicht mehr erkannt werden – erste klinische Studien dazu laufen bereits. Zum anderen werden mechanische Abschirmmethoden wie die Verkapselung der Inselzellen als pragmatische Brückenlösung diskutiert. Diese Verkapselung könnte nicht nur vor Immunreaktionen schützen, sondern auch zusätzliche Sicherheitsaspekte bieten, insbesondere im Hinblick auf die noch bestehenden Unsicherheiten bei stammzellbasierten Therapien.
Wiederherstellung der physiologischen Regulation
Ein besonderer Vorteil der biologischen Inseltransplantation liegt in der Wiederherstellung der physiologischen Stoffwechselregulation, insbesondere der Gegenregulation bei Hypoglykämie.
Während moderne Technologien die Insulinversorgung mittlerweile sehr zuverlässig sichern können, bleibt die vollständige Rekonstitution der körpereigenen Regulation bislang einzigartig für biologische Ansätze.
„Wir schaffen es damit tatsächlich, diese körpereigene Regulation des Stoffwechsels wiederherzustellen – gerade die Reaktion auf Hypoglykämie, und das ist ein Phänomen, das wir bislang mit technologischen Methoden so noch nicht reproduzieren konnten.“
Prof. Dr. med. Barbara Ludwig
Überblick
Komplexe Interaktionen als Schlüssel zum Therapieerfolg
Die Transplantation ganzer Inseln als Miniorgan ermöglicht komplexe Interaktionen zwischen verschiedenen Zelltypen – insbesondere zwischen Alpha- und Betazellen – sowie mit anderen endokrinen Organen. Diese Interaktionen sind essenziell für eine stabile Glukosekontrolle. Studien zeigen, dass die endogene Insulinproduktion, also die körpereigene und regulierte Insulinfreisetzung, zu parakrinen Effekten führt, die für die Wiederherstellung der physiologischen Regulation entscheidend sind. Ein einfaches Transplantieren isolierter Betazellen reicht dagegen nicht aus, um diese Regulation zu gewährleisten.
Fazit und Ausblick
Obwohl die Protokolle für die Inseltransplantation inzwischen robust sind, bestehen weiterhin viele offene Fragen – insbesondere hinsichtlich der Langzeitsicherheit neuer Zellquellen und Transplantationsverfahren.
Die Inseltransplantation bleibt daher eine wichtige Plattform, um neue Erkenntnisse über den biologischen Beta-Zell-Ersatz zu gewinnen und innovative Therapiekonzepte zu entwickeln.
Insgesamt zeigt sich, dass der biologische Betazellersatz trotz der Fortschritte in der Diabetestechnologie gerade für ausgewählte Betroffenengruppen eine essenzielle Option bleibt.
Die laufende Forschung an alternativen Zellquellen und immunologischen Schutzstrategien könnte in Zukunft dazu beitragen, die Indikation für die Inseltransplantation wieder zu erweitern und die Therapie für mehr Patientinnen und Patienten zugänglich zu machen.
Der Text basiert auf dem Interview mit Prof. Barbara Ludwig (Universitätsklinikum Dresden) auf dem DDG 2025 in Berlin
Birgit Schulze
Literatur:
Ludwig B, Reichel A, Steffen A, Zimerman B, Schally AV, Block NL, Colton CK, Ludwig S, Kersting S, Bonifacio E, Solimena M, Gendler Z, Rotem A, Barkai U, Bornstein SR. Transplantation of human islets without immunosuppression. Proc Natl Acad Sci U S A. 2013 Nov 19;110(47):19054–8.
Bornstein SR, Ludwig B, Steenblock C. Progress in islet transplantation is more important than ever. Nat Rev Endocrinol. 2022 Jul;18(7):389–390.
Kemter E, Müller A, Neukam M, Ivanova A, Klymiuk N, Renner S, Yang K, Broichhagen J, Kurome M, Zakhartchenko V, Kessler B, Knoch KP, Bickle M, Ludwig B, Johnsson K, Lickert H, Kurth T, Wolf E, Solimena M. Sequential in vivo labeling of insulin secretory granule pools in INS-SNAP transgenic pigs. Proc Natl Acad Sci U S A. 2021 Sep 14;118(37):e2107665118.
Bilderquelle: ©pkproject – stock.adobe.com