Bei trockenen Augen können oft nur die Symptome, nicht die Ursachen therapiert werden. Abhilfe könnten Stammzellen schaffen, die direkt in das erkrankte Gewebe injiziert oder im Labor zu künstlichem Gewebe gezogen und transplantiert werden. Wer davon profitieren kann und welche weiteren Therapieansätze derzeit erforscht werden, erläuterten Experten bei einer Pressekonferenz der Stiftung Auge.
Ob durch Heizungsluft im Winter oder die vor allem seit der Corona-Pandemie vermehrte Bildschirmarbeit – viele Menschen leiden unter trockenen Augen und den dafür typischen Beschwerden wie Rötung, Kratzen oder Brennen und Veränderungen der Augenoberfläche. Je nach Statistik sind bis zu 50 Prozent der Menschen betroffen. „Beim trockenen Auge handelt es sich um eine Benetzungsstörung der Augenoberfläche, die bei dieser Erkrankung nicht mehr durch eine ausreichend dicke Schicht Tränenflüssigkeit geschützt wird“, erklärte Prof. Dr. Gerd Geerling, Mediensprecher der Stiftung Auge und Direktor der Universitäts-Augenklinik Düsseldorf. Ursache sei meist eine verminderte Tränenmenge oder verstärkte Verdunstung des Tränenfilms, ausgelöst etwa durch trockene Raumluft. Internistische Erkrankungen wie Rheuma oder Immunreaktionen infolge einer Knochenmarktransplantation können besonders schwere Verläufe des trockenen Auges auslösen. Die Beschwerden können so stark ausfallen, dass sie Betroffene sogar in ihrer Sehfähigkeit einschränken.
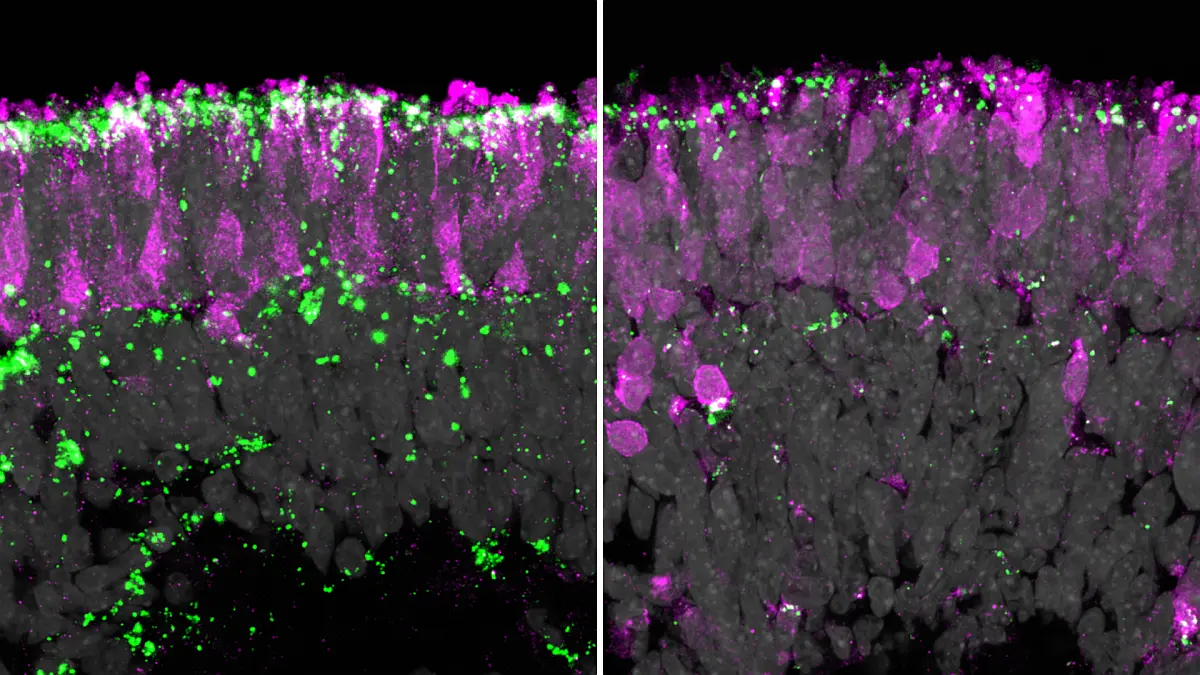
Stammzellen sind laut Geerling eine neue Therapiehoffnung für die Behandlung des trockenen Auges und bei schweren Erkrankungen der Augenoberfläche. „Diese modernen Therapie-Ansätze bieten die Möglichkeit, dass Patientinnen und Patienten bei erfolgreicher Behandlung auf Dauermedikation wie künstliche Tränenersatzmittel, spezielle Kontaktlinsen und andere Formen der Benetzung verzichten könnten, die bisher standardmäßig zum Einsatz kommen“, sagt Geerling. Die Tränendrüse kann sich nach einer akuten Schädigung in gewissem Rahmen selbst regenerieren. So könnten Stammzellen aus der Tränendrüse oder anderen Spendergeweben körpereigene Reparaturmechanismen anregen und Entzündungsprozesse im Auge hemmen – ohne das Risiko einer Abstoßungsreaktionen. In Dänemark konnte die Therapie erstmals erfolgreich an Patienten mit Sjörgen-Syndrom im Rahmen einer Studie erprobt werden. Nach der Stammzellinjektion in die Tränendrüse traten keine Nebenwirkungen auf, die körpereigene Tränenproduktion normalisierte sich und die Beschwerden der Studienteilnehmenden ließen nach.
In der Frage, ob es in absehbarer Zeit möglich werde, ganze Tränendrüsen im Labor herzustellen und Betroffenen zu transplantieren, ist Geerling abwartend. Die Herstellung von Tränendrüsenersatzgewebe im Labor sei äußerst komplex, da die Produktion von Tränenflüssigkeit auf dem Zusammenwirken verschiedener Zelltypen beruhe. Heute sei es bereits möglich, kleine dreidimensionale Organoide herzustellen, die bei Stimulation sogar „weinen“. Bis solche Ansätze in einer anwendbaren Therapie münden, bedürfe es jedoch noch weiterer Forschungen.
Stiftung Auge informiert über Volkskrankheiten
Welche neuen Therapieansätze es zur Behandlung der altersabhängigen Makuladegeneration (AMD) gibt (Referent Prof. Dr. Frank Holz), wie Menschen mit Diabetes ihr Sehvermögen schützen können (Dr. Peter Heinz) und wann Eltern ihre Kinder unbedingt auf ein Glaukom hin untersuchen lassen sollten (Prof. Dr. Norbert Pfeiffer), waren weitere Themen der Online-Pressekonferenz am 1. Juni 2022. Bereits heute leiden rund neun Millionen Menschen in Deutschland an den Volkskrankheiten Glaukom, diabetische Retinopathie oder AMD. Fachleuten zufolge wird sich diese Zahl aufgrund des demografischen Wandels bis zum Jahr 2030 um 50 Prozent erhöhen. Neue Therapieverfahren und eine effektive Früherkennung sind dringend erforderlich, um dauerhaften Sehverlust zu verhindern.
Quelle: Stiftung Auge
Bildquelle: irishmaster – stock.adobe.com