Chronische Hautkrankheiten sind längst ein weltweites Thema, das über die Grenzen der Einzelpraxis hinausreicht.
Mit der erstmaligen Definition von Hauterkrankungen als globale Public-Health-Priorität durch die WHO im Jahr 2025 rücken insbesondere die Verfügbarkeit moderner Therapien in den Fokus, aber auch dermatologisch relevante Berufskrankheiten und das zentrale Thema Klimawandel.
Berufsdermatosen: Meldepflicht und Prävention
Beruflich bedingte Hauterkrankungen zählen unverändert zu den häufigsten arbeitsmedizinisch relevanten Diagnosen in Mitteleuropa. Zentral ist dabei die Rolle von Dermatologinnen und Dermatologen weltweit als Spezialisten. Nur wenn diese hautbezogenen Berufskrankheiten entsprechend gemeldet werden, können die Betroffenen ihren gesetzlichen Anspruch an die Unfallversicherung geltend machen.
Die Zahlen sind alarmierend: In Deutschland werden jährlich etwa 14.000 entzündliche Hauterkrankungen gemeldet, hinzu kommen rund 10.000 beruflich bedingte Hautkrebs-Fälle, die durch UV-Strahlung am Arbeitsplatz verursacht werden.
Ein gutes Beispiel für erfolgreiche Prävention ist der Umgang mit der Kontaktallergie auf Methylisothiazolinon (MI). Obwohl der Konservierungsstoff sowohl in Industrieprodukten als auch in zahlreichen Alltagskosmetika enthalten war und die Sensibilisierungsraten stark anstiegen, reagierte die Industrie frühzeitig. Die freiwillige Entfernung von MI aus Leave-on-Produkten und die starke Reduzierung der Konzentrationen in Rinse-off-Präparaten mündeten später in die EU-Kosmetikregulierung (2016/2017). Seither gehen die Sensibilisierungsraten deutlich zurück“ (1). Dieses Beispiel demonstriert die Notwendigkeit des gemeinsamen Vorgehens der verschiedenen Disziplinen – Dermatologie, Allergologie, Arbeitsmedizin, Onkologie oder Allgemeinmedizin – welches für Menschen mit Hauterkrankungen ausgesprochen hilfreich sein kann. Auftrag zur Verbesserung der Versorgung Von grundsätzlicher gesundheitspolitischer Bedeutung ist die sogenannte „All Skin Diseases Resolution“ der 78. World Health Assembly im Jahr 2025. Mit der Erklärung von Hautkrankheiten zur globalen Public-Health-Priorität würdigten 193 Gesundheitsminister der WHO, dass weltweit rund fünf Milliarden Menschen an Hauterkrankungen leiden und diese zu den häufigsten Erkrankungen zählen, die Disability, schwere Beeinträchtigung und Minderung der Lebensqualität verursachen können (2). Das betrifft uns alle und richtet eine klare Frage an Ärztekammern und Gesundheitsministerien: Welche konkreten Schritte folgen nun aus dem klar formulierten Auftrag der WHO, die Versorgung von Menschen mit Hauterkrankungen nachhaltig zu verbessern? Denn eine Resolution allein nützt nichts, man muss auch etwas daraus machen.
![Hautkrebs Deutschland 2024 – NMSC: seit 2005 verdreifacht; 10 % Neuerkrankungen, MM: seit 2005 verdoppelt. – Datenquelle: Krebsregister Schleswig-Holstein, 2024 – basierend auf dem Diagnosejahr 2021 Destatis, 15. Bevölkerungsvorausberechnung, Variante moderat (G2L1W2) Krankenkassendaten: 800.000 Behandlungen wg. hellem HK / Jahr [Prof. M. Augustin, UKE , 4-2025] ; modifizierte eigene Darstellung](https://mgo-medizin.de/wp-content/uploads/2026/01/tth-john-tabelle.webp)
Heller Hautkrebs: Interdisziplinarität ist gefragt
Die Dringlichkeit der Umsetzung zeigt sich besonders beim hellen Hautkrebs. In Deutschland haben sich die Inzidenzen seit 2005 nahezu verdreifacht, formal werden jährlich etwa 315.000 Neuerkrankungen registriert, während Abrechnungsdaten über 800.000 Behandlungen widerspiegeln. Da die Versorgungslage nicht überall ausreichend ist, wird die Interdisziplinarität enorm wichtig. Als internationales Beispiel lässt sich hier die Steiermark in Österreich nennen, wo die Allgemeinmedizin als ‚Gatekeeper‘ für ein gewisses Vor-Screening sorgt. Präventionsbemühungen sind dringend erforderlich, da die WHO davon ausgeht, dass etwa ein Drittel der Todesfälle durch hellen Hautkrebs auf berufliche UV-Exposition zurückzuführen ist (3). Dies betrifft insbesondere die korrekte Anerkennung der Berufskrankheit (BK-Nr. 5103).
WHO -Liste „Essentielle Medikamente“: Zwei Biologika neu aufgenommen
Die Psoriasis-Biologika Adalimumab und Ustekinumab wurden zusammen mit Sonnenschutzmitteln (UVA – und UV B-Schutz) und Emollientien zur Basistherapie in die 24. Auflage der WHO -Liste aufgenommen.
Alle zwei Jahre aktualisiert die Weltgesundheitsorganisation (WHO ) ihre Liste unentbehrlicher Arzneimittel (Essential Medicines List, EML) und unentbehrlicher Arzneimittel für Kinder (Essential Medicines List for Children, EMLc).
Zu verdanken ist diese Aufnahme den Bemühungen und der Beharrlichkeit des IL DS-WHO -Komitees. Prof. Dr. Swen Malte John, Abteilung Dermatologie der Universität Osnabrück, Tagungspräsident der DER M Alpin sowie Mitglied des Komitees, betont: „Dieser große Erfolg war nicht leicht zu erreichen. Zwischendurch war es höchst umstritten und wenn überhaupt, schien nur Adalimumab infrage zu kommen. Jetzt hat doch beides geklappt und Ustekinumab steht ebenfalls auf der Liste.“
• Der neu aufgenommene IL -12/23-Antikörper Ustekinumab sowie Adalimumab (TNF-Antagonist) werden für die Indikation Psoriasis („Psoriasis of unspecified type“) für Jugendliche und Erwachsene aufgeführt (A.51 Ustekinumab – severe psoriasis – EML).
Mehr Informationen online
Die WHO -Liste „Essentielle Medikamente“ wird alle zwei Jahre vom Expertenausschuss für die Auswahl und Anwendung unverzichtbarer Arzneimittel aktualisiert. Link: WHO Model Lists of Essential Medicines
Sonnenschutz und Biologika als unverzichtbares Arzneimittel
Eine weitere Entscheidung mit erheblicher Signalwirkung traf die WHO im September 2025 mit der Aufnahme von Sonnenschutzmitteln in die Liste der ‚Essential Medicines‘ (4). Hier hat die WHO nun Nägel mit Köpfen gemacht, denn damit wird UV-Schutz erstmals als essenzielles Basistherapeutikum definiert, das allen Bevölkerungsgruppen zugänglich sein muss. Ergänzend wurden Hautpflegesubstanzen (Moisturizer) als grundlegende Therapiebestandteile chronisch entzündlicher Dermatosen aufgenommen. Einen großen Erfolg stellt auch die Aufnahme von Psoriasis-Biologika dar: Als erste Wirkstoffe dieser Gruppe zur Behandlung der Psoriasis wurden Adalimumab und Ustekinumab nun als unverzichtbare Arzneimittel eingestuft. Für die Praxis bedeutet dies eine Verpflichtung, Psoriasis-Patienten diese modernen Therapieoptionen weltweit verfügbar zu machen. Angesichts der Tatsache, dass Betroffene etwa in England ein Jahr eine PUVA-Therapie durchmachen mussten, bevor sie überhaupt theoretisch die Möglichkeit hatten, in den Genuss dieser sehr hilfreichen Substanzen zu kommen, ist das wirklich ein großer Fortschritt, den wir für unsere Patientinnen und Patienten erreichen konnten.
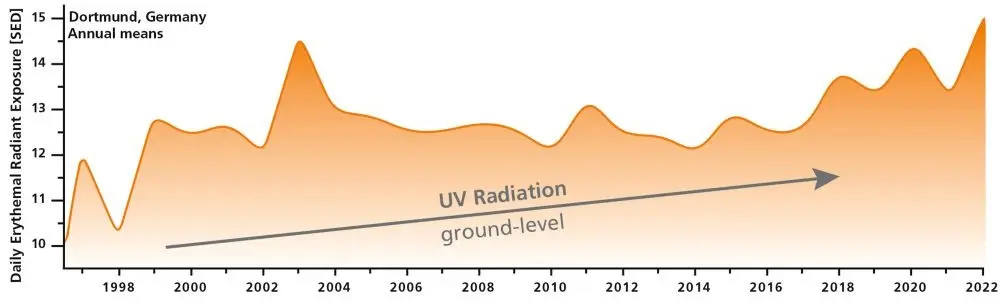
Demgegenüber steht die Hartnäckigkeit von Mythen rund um Sonnenschutz. Wahr ist vielmehr, dass Sonnenbrände durch eine subjektive Überschätzung des Schutzes entstehen könnten, wenn nach Ablauf der individuellen Eigenschutzzeit weiter ungeschützt exponiert wird. Und: Nahrungsergänzungsmittel wie Selen oder Beta-Carotin sind als präventive Maßnahme gegen Hautkrebs wirkungslos; die effektive Prävention beruht weiterhin auf textilen Schutzmaßnahmen, adäquater Anwendung von Sonnenschutzmitteln und der Aufklärung besonders vulnerabler Gruppen wie Kindern (5).
Klimawandel und Stigmatisierung als Herausforderungen
Der Klimawandel stellt eine zusätzliche Belastung dar: Die American Academy of Dermatology benennt in einem Policy Statement die steigende dermatologische Krankheitslast im Kontext klimatischer Veränderungen (6). Zu erwarten sind die Zunahme von „brutalen“ Infektionen und vektorgetragener Dermatosen, die bislang als ‚tropisch‘ eingestuft wurden, sowie steigende UV-Intensitäten in gemäßigten Breiten. Das Zusammenspiel verschiedener Faktoren führt insgesamt zu einer deutlich gesteigerten Lebenszeitexposition.
Wahrscheinlich ist beispielsweise eine Zunahme von Infektionen sowie vektorgetragenen Erkrankungen: Bislang als „tropisch“ eingestufte Dermatosen sind nun auch in Mitteleuropa zu erwarten, ebenso wie steigende UV-Intensitäten in gemäßigten Breiten. Laut deutschen Messungen sind zudem auch Durchschnittsbürger (also nicht nur an der freien Luft Arbeitende) heutzutage einer nahezu doppelt so hohen UV-Jahresdosis ausgesetzt wie in früheren Referenzzeiträumen. Dazu kommen meteorologische Veränderungen, etwa Instabilitäten des Polarwirbels, die episodisch zu Ozonschlieren führen, wodurch bereits im Frühjahr UV-Belastungen auftreten können, die früher nur im Sommer erreicht wurden. Das Zusammenspiel aus höheren Temperaturen, mehr wolkenfreien Tagen und veränderten Freizeitgewohnheiten führt insgesamt zu einer deutlich gesteigerten Lebenszeitexposition.
Ein weiterer Problembereich ist die Stigmatisierung sichtbarer Hauterkrankungen, die oft zu diskriminierenden Situationen führt. Die WHO erkannte die erhebliche psychosoziale Belastung von Psoriasis-Betroffenen bereits 2014 in einer Resolution an (7), was in Deutschland zu Kampagnen wie „bitte berühren“ oder „Wir sind mehr als unsere Haut“ führte. Die Brisanz zeigt sich am exemplarischen Fall eines deutschen Politikers, der in einem Berliner Hotel aufgrund von Psoriasis-Schuppen mit zusätzlichen Reinigungskosten belastet wurde. Dieser medial beachtete Vorgang visualisiert nur zu deutlich, wie alltäglich diskriminierende Situationen für die Betroffenen nach wie vor sind (8). Die WHO reagierte bereits 2014 mit der Psoriasis-Resolution und erkannte die erhebliche psychosoziale Belastung der Betroffenen auf internationaler Ebene an (7). Als direkte Reaktion auf diese Initiative erhielten wir vom Gesundheitsministerium die Erlaubnis, intensiv entsprechend zu forschen. In der Folge entstanden auch in Deutschland Kampagnen wie „bitte berühren“ oder „Wir sind mehr als unsere Haut“, die den notwendigen Abbau der Stigmatisierung fördern sollen. Insbesondere Dermatologinnen und Dermatologen in der Niederlassung sind vor diesem Kontext akut zum Handeln verpflichtet, da sie durch unsere direkten Patientenkontakte und die dezentrale Versorgung eine Schlüsselrolle bei der Früherkennung, der Gewährleistung des Therapiezugangs und der Aufklärung über neue globale Risiken einnehmen.
Liebe Kolleginnen und Kollegen in der Dermatologie, es kommt jetzt auf uns und auf Sie in der Praxis an, positive Veränderungen voranzutreiben!

„If you’re searching for that one person that will change your life – and the life of patients with skins diseases – take a look in the mirror.”
Prof. Dr. Swen-Malte John, ILDS-WHO-COMMITEE-Member
Kongressverweis
Prof. Dr. med. Swen-Malte John hielt zum Themenkomplex einen Fachvortrag auf dem DERM Alpin-Kongress 2025. Auch beim Termin 2026 wird er wieder mit Fachvorträgen präsent sein. Der nächste DERM Alpin-Kongress findet am 16.-18.10. in Salzburg statt: https://derm-alpin.com
Take Home Messages
• WHO-Resolution 2025: Hauterkrankungen sind erstmals globale Public-Health-Priorität. Rund 5 Milliarden Menschen
betroffen; klare Aufforderung an Staaten, Versorgung, Prävention und Anti-Stigmatisierung auszubauen.
• Berufsdermatosen: Meldepflicht entscheidend für Versorgung über die Unfallversicherung.
• Heller Hautkrebs: Inzidenz seit 2005 nahezu verdreifacht; > 800.000 Behandlungen/Jahr. WHO: Rund ein Drittel der Todesfälle durch hellen Hautkrebs berufsbedingt (UV). Hoher Bedarf an Prävention und interdisziplinärer Struktur (z.B. Gatekeeping durch Allgemeinmedizin).
• WHO Essential Medicines: 2025 erstmals Sonnenschutz als essenzielles Arzneimittel; zusätzlich Moisturizer und die ersten Psoriasis-Biologika (Adalimumab, Ustekinumab); Mitgliedstaaten müssen Zugänglichkeit sicherstellen.
• Klimawandel: Zunahme schwerer Infektionen, vektorgetragener Dermatosen und höherer UV-Intensitäten.
• Stigmatisierung: Sichtbare Dermatosen weiterhin häufige Ursache sozialer Benachteiligung. WHO fordert Anti-Stigma-Initiativen, der Bedarf bleibt hoch.
Korrespondenzadresse:
Prof. Dr. med. Swen-Malte John
Klinik für Dermatologie, Venerologie und Allergologie
Universität Osnabrück
Am Finkenhügel
49076 Osnabrück
E-Mail: johnderm@uos.de