In diesem Jahr fand erstmals der Welt-Prurigo-Tag mit internationalen Expert:innen statt, mit dem Ziel, das Bewusstsein für Prurigo nodularis (PN) bei Ärzt:innen und Patient:innen zu stärken. „Prurigo nodularis (PN) ist eine stark belastende, chronisch-entzündliche Hauterkrankung, die Betroffene sowohl körperlich als auch emotional herausfordert“, betonte Prof. Dr. med. Matthias Augustin, Hamburg.
In Deutschland sind etwa 100 von 100.000 Menschen von dieser seltenen chronisch-entzündlichen Hauterkrankung betroffen, die Dunkelziffer liegt vermutlich noch höher [1]. Laut Augustin kann die Krankheitslast aufgrund der Seltenheit der Erkrankung im Vergleich zu Psoriasis oder Neurodermitis nicht korrekt dargestellt werden. Doch genau das sei wichtig, denn Schmerzen, Angstzustände, Depressionen oder blutige Hauareale seien für die Betroffenen sehr belastend. So bestehe sogar Suizidgefahr. 50 Prozent der Menschen mit PN berichten, dass ihr Alltag häufig oder dauerhaft negativ von der Erkrankung beeinflusst wird [2].
Die Diagnose erfolgt oft sehr spät. Zum einen variiert das klinische Bild der Läsionen, zum anderen wird chronischer Prurigo nicht mit einer eigenständigen Erkrankung in Verbindung gebracht. Bei vielen Betroffenen vergehen Jahre, bevor die richtige Diagnose erfolgt.
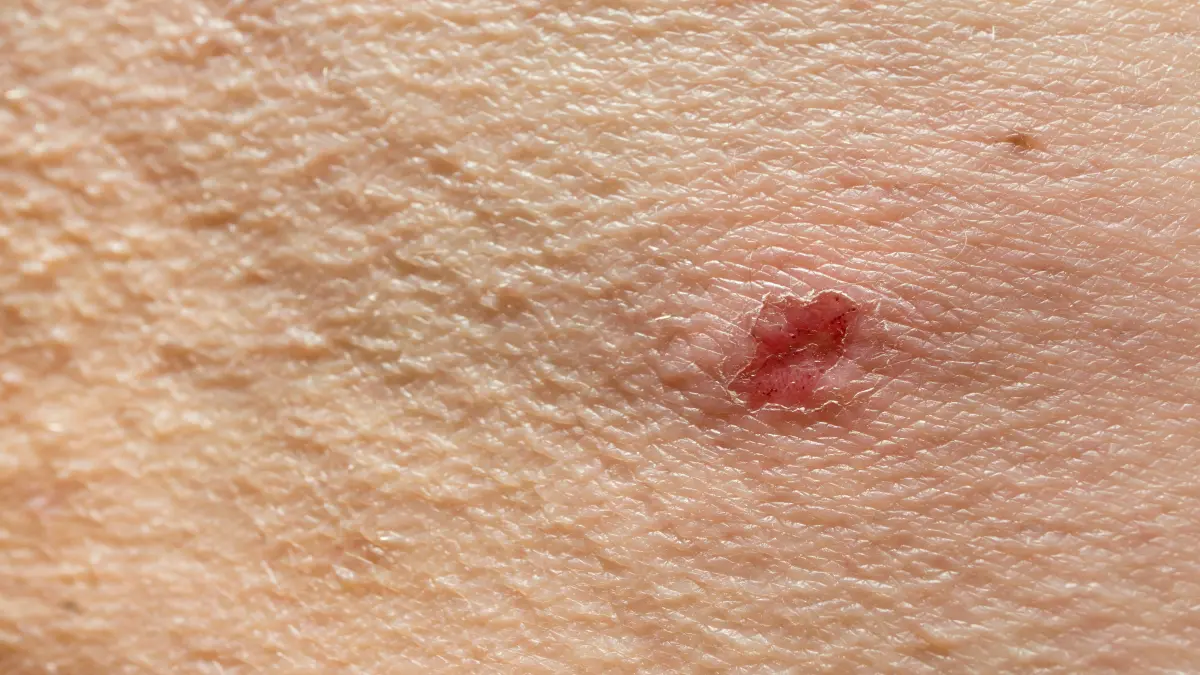
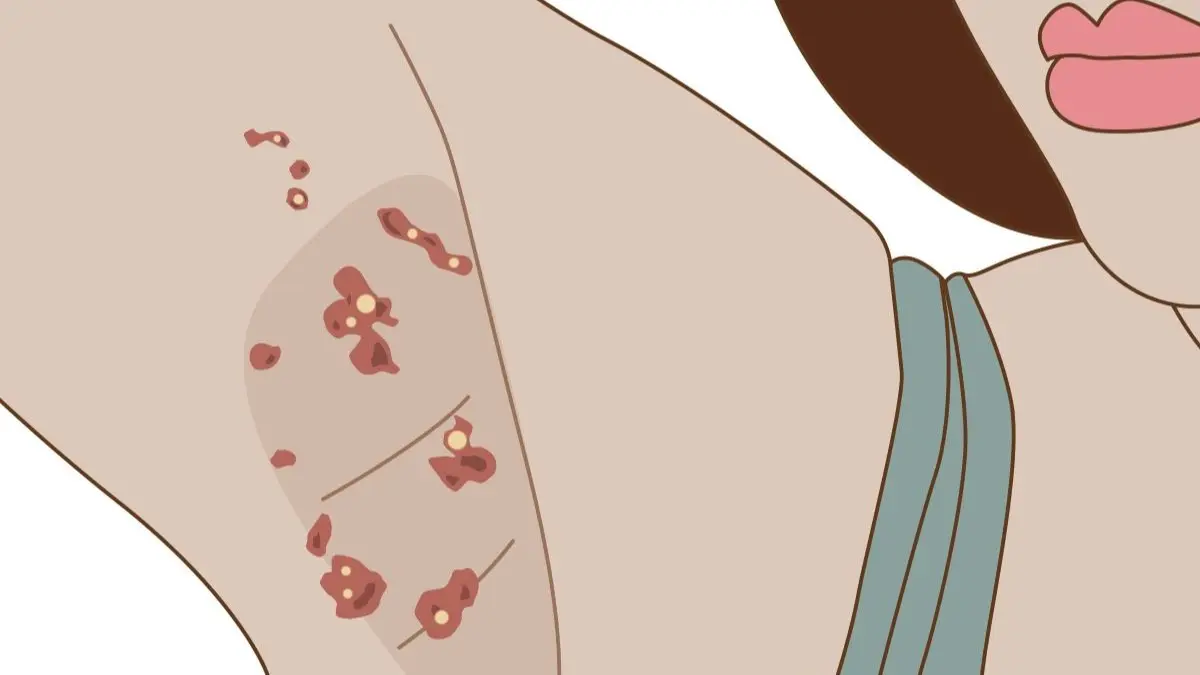
Prurigo nodularis ist eine sogenannte Ausschlussdiagnose, sie wird meist anhand der klinischen Symptome gestellt. Der chronische Juckreiz und die charakteristischen roten und juckenden Hautknoten sind hier im Vordergrund.
Steht die Diagnose, kann je nach Beschwerden eine topische oder systemische Therapie eingeleitet werden. Prof. Dr. med. Sonja Ständer, Münster, betonte, dass die Leitlinien, die erstmals 2020 publiziert wurden, wichtige Empfehlungen zur Behandlung der PN aussprechen. Während früher nur Corticosteroide und Antihistaminika im Fokus der Therapie standen, gibt es mittlerweile auch zwei zugelassene Biologika mit Dupilumab und Nemolizumab. Der IL-4 und IL-13 Inhibitor Dupilumab blockiert die Signalweiterleitung der entsprechenden Zytokine, die Entzündungsprozesse triggern. Nemolizumab blockiert dagegen den IL-31-Rezeptor, der maßgeblich am Juckreiz beteiligt ist.
Beiden Experten zufolge kann eine wirksame Therapie bei gegebener Prurigo nodularis Indikation sowohl mit Dupilumab als auch Nemolizumab stattfinden. Die Wahl des Medikamentes sollte auf den Patienten oder die Patientin abgestimmt sein. So sei es sehr positiv, dass es zwei zielgerichtete Immuntherapien mit unterschiedlichen Wirkmechanismen – beide mit signifikantem Nutzen für die Patienten – gebe. Ziel sei es bei jeder Therapie, den Juck-Kratz-Kreislauf zu unterbrechen und die Lebensqualität zu verbessern.
Beide Medikamente, Dupilumab und Nemolizumab, haben in ihren Zulassungsstudien gezeigt, dass sie den Juckreiz schnell und klinisch bedeutsam reduzieren können, was für die Betroffenen eines der wichtigsten Therapieziele sei. Den Zulassungsstudien zufolge fördern die Immuntherapien auch die Abheilung der Noduli. Ein signifikanter Anteil der Patient:innen erreicht eine fast erscheinungsfreie oder erscheinungsfreie Haut. Dies verbessert nicht nur das äußere Erscheinungsbild, sondern reduziert auch das Risiko von Sekundärinfektionen und weiteren Hautschäden. Ebenso profitiert die Lebensqualität. Die Betroffenen können besser schlafen, soziale Kontakte wieder aufnehmen und ihre psychische Gesundheit stabilisieren.
Beide Medikamente werden subkutan verabreicht, meist alle zwei bis vier Wochen. Nach einer Einweisung können Patient:innen die Injektion oft selbst zu Hause durchführen, was die Therapie im Alltag erleichtert und die Compliance fördert.
Wichtig sei auch bei effektiven Therapieoptionen, dass zusätzliche multimodale Ansätze wie Schlaf- oder Psychotherapie bei entsprechender Belastung zu Beginn der Behandlung in Erwägung gezogen werden.
Bei mittelschwerer bis schwerer Prurigo besteht die Indikation einer Systemtherapie, wenn ein relevanter objektiver Schweregrad vorliegt, eine relevante subjektive Belastung dokumentiert werden kann und wenn durch eine leitliniengerechte Lokal- oder Fototherapie kein ausreichendes Ansprechen erzielt werden kann. Ein entsprechender Fragebogen dazu kann unter www.arzneimittelleitfaden.de heruntergeladen werden.
Elke Engels
Online-Veranstaltung: Weltprurigotag, 21.6.2025; https://www.worldprurigoday.org/de/
Literatur
[1] Ständer S et al. Acta Derm Venereol 2020; 100: adv00309
[2] Pereira MP et al. J Eur Acad Dermatol Venereol 2020; 34: 2373-2383
[3] Müller S et al., Am J Clin Dermatol 2024; 25: 15–33
Lesen Sie auch…
Experten-Interview mit Prof. Dr. Sonja Ständer zu chronischem Pruritus
Link: https://dermaaktuell.de/2025/06/24/experten-interview-mit-prof-dr-sonja-staender/
Bilderquelle: © Iri-s – stock.adobe.com