Belastungsharninkontinenz, Harndranginkontinenz und Nykturie können durch urogenitalen Descensus bzw. Prolaps verursacht sein. Die Pathomechanismen hierfür sind mittlerweile bekannt. Da die gemeinsame Ätiologie die bindegewebige Lockerung / Laxizität von Ligamenten bzw. Faszien darstellt, konnten chirurgische Techniken zur langfristigen Heilung der Symptome entwickelt werden.
Der urogenitale Descensus bzw. Prolaps der Frau führt zu einer Vielzahl von Dysfunktionen, zu Belastungsharninkontinenz, aber auch Harndrangbeschwerden bis hin zu Harndranginkontinenz, Nykturie, Blasenentleerungsstörungen, anorektalen Dysfunktion und Schmerzen (1, 2).
Diese Erkrankung stellt angesichts ihrer Häufigkeit eine bedeutsame Volkskrankheit dar, die großes Leid verursacht und deshalb besonderer Aufmerksamkeit gebührt (3).
Mittlerweile sind die Mechanismen der Entstehung dieser Symptome bekannt, die eine chirurgische Therapie ermöglichen. Die überwiegend extraurethralen und -vesikalen Mechanismen, die hierbei eine Rolle spielen, sollen dargestellt werden.
Belastungsharninkontinenz
Das bisherige Konzept des Verständnisses der Belastungskontinenz konzentrierte sich überwiegend auf den Rhabdosphinkter, der nach Huisman (4) ein relativ schwacher Muskel ist, der kaum den massiven abdominalen Druckbelastungen widerstehen kann.
Petros und Ulmsten (5, 6) haben erstmals auf die Bedeutung der extraurethralen und extravesikalen Beckenmuskeln und den bindegewebigen stützenden Ligamenten des Beckenbodens hingewiesen und ein neues Konzept der funktionellen Anatomie der Harnkontinenz und der Pathophysiologie der Harninkontinenz bei urogenitalem Prolaps beschrieben.
Hiernach zieht der M. pubococcygeus die vordere Scheidenwand in Höhe der Urethra nach ventral und die Levatorplatte (LP) und der longitudinale Muskel des Anus (LMA) die Scheidenwand mit dem Blasenboden nach dorsokaudal (▶ Abb. 1, 2 und 3).
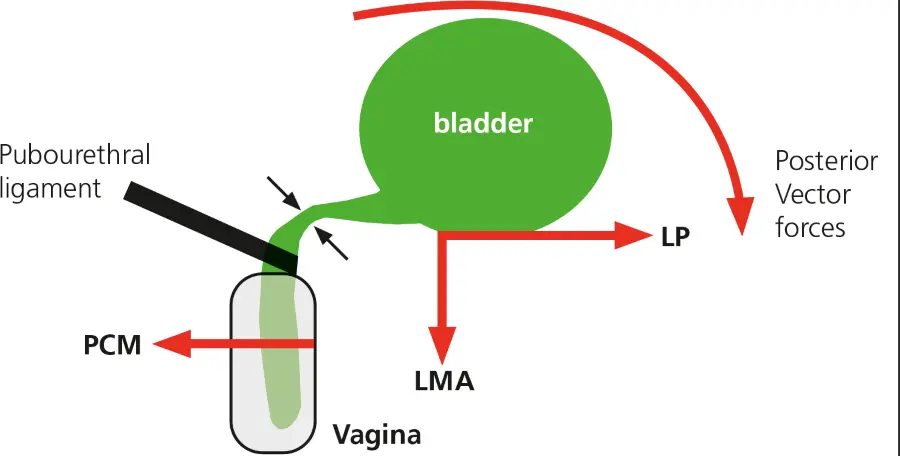
Bei intaktem pubourethralem Ligament kommt es hierbei zur Dehnung und Abknickung der proximalen Urethra (▶ Abb. 1), was eine Kontinenz auch bei hohen Belastungen ermöglicht.
Um die Dysfunktionen bei urogenitalem Descensus bzw. Prolaps zu verstehen, muss man auch die Bedeutung der ligamentären bindegewebigen Stützstrukturen am Beckenboden kennen (7). U. a. haben das pubourethrale Ligament und das sakrouterine Ligament, das die Zervix achsengerecht in Höhe S2 – S4 suspendiert, eine Stützfunktion, die dafür sorgen, dass die Muskelgruppen und auch die Beckenorgane die optimale Lage und Form einnehmen. Die oben genannten Muskelgruppen sind alle quergestreift und bestehen aus Sarkomeren.
Gordon (8) hat die Abhängigkeit der Muskelkraft dieser Sarkomere von der Muskellänge beschrieben (siehe rechte Kurvenbilder in ▶ Abb. 2 und 3). Nur bei einer bestimmten Länge kann ein Sarkomer optimale Muskelkraft entfalten. Verringert oder verlängert sich die Sarkomer-Länge sinkt die Muskelkraft rasch gegen Null. Da ein quergestreifter Muskel aus einer Serie von Sarkomeren besteht, kann diese Längenabhängigkeit der Muskelkraft auf eine Muskelfaser übertragen werden.
Die wesentliche Ursache von urogenitalem Descensus oder Prolaps sind Defekte bzw. Laxizitäten der wichtigen Ligamente und Faszien des Beckenbodens, die zu reponierbaren Muskelverlängerungen und Kraftverminderungen führen.
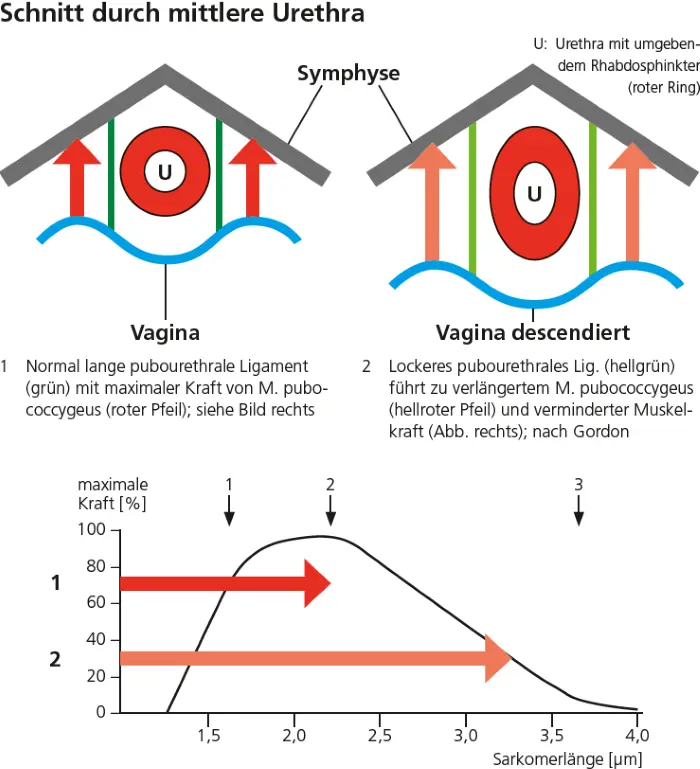
In ▶ Abb. 2 ist die Funktion der pubourethralen Ligamente (grün) dargestellt. Bei normaler Länge (1) hat auch der M. pubococcygeus (PCM) eine normale Länge und somit maximale Kraft (siehe Kurve rechts). Sind die pubourethralen Ligamente (hellgrün) verlängert (2) verlängert sich auch der M. pubococcygeus und die Muskelkraft nimmt drastisch ab.
Durch Simulation (seitliches paraurethrales Anheben der Vaginalwand in Höhe mittlere Urethra, sog. Pinchtest) (9) oder durch ein spannungsfreies, suburethrales, mitturethrales Band (TVT oder TOT) wird die Lockerheit der Bandstruktur behoben und die Muskellänge und Muskelkraft normalisiert, was zur Kontinenz führen kann. Dies erklärt auch dass sich beim Pinchtest sonografisch beobachten lässt, dass sich bei vorhandenem Funneling des Blasenhalses der Blasenhals schließt (10).
In ▶ Abb. 3 ist gezeigt, dass in Folge eines Descensus der Zervix bei lockeren sakrouterinen Bändern die Muskelfasern der Levatorplatte gedehnt werden können und dadurch eine Abnahme der Muskelkraft resultiert, die zu fehlendem Zug nach dorsal führt, wodurch die Dehnung und die Abknickung der proximalen Urethra vermindert werden.
In diesem Zusammenhang muss erklärt werden, dass die hinteren Beckenbodenmuskeln LP und LMA auch bei der Miktion wesentlich mitwirken, in dem sie den Blasenhals und die proximale Urethra aktiv öffnen (11) bei Erschlaffung von Rhabdosphinkter und M. pubococcygeus.
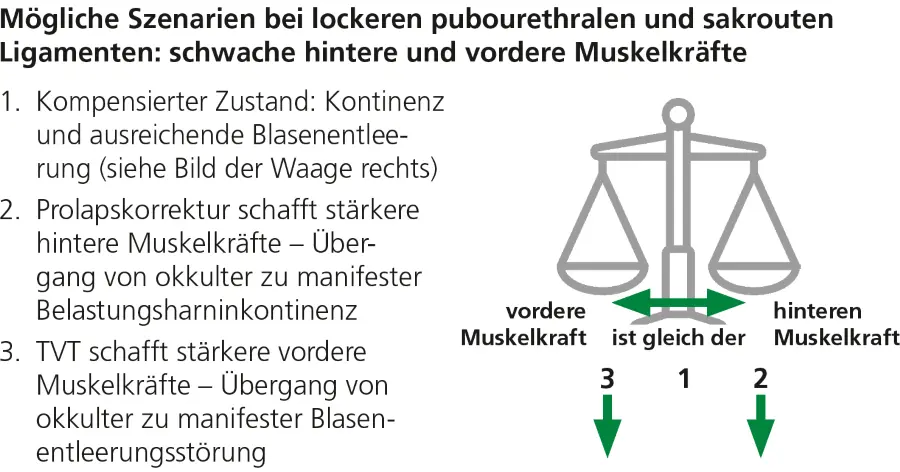
Oftmals bestehen sowohl lockere pubourethrale Ligamente als auch lockere sakrouterine Ligamente, welche Einfluss auf Verschluss- und Öffnungskräfte haben.
Für diesen Fall sind in ▶ Abb. 4 drei Szenarien dargestellt. Wenn die vorderen und hinteren Muskelkräfte sich die Waage halten, kann ein kompensierter Zustand bestehen mit weitgehender Belastungskontinenz und ausreichender Miktion (Szenarium 1). Wird der Prolaps korrigiert (Szenarium 2), werden die hinteren Öffnungskräfte stärker und es kann der Übergang von einer okkulten zu einer manifesten Belastungsharninkontinenz resultieren.
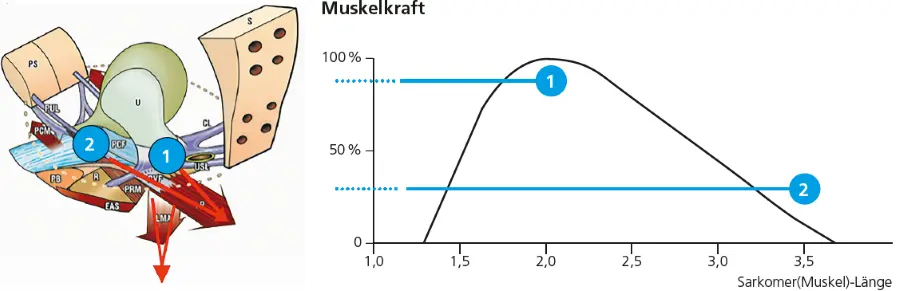
Die Kurve rechts zeigt die Abhängigkeit der Muskelkraft von der Sarcomer-(Muskel) Länge. Dargestellt ist, wie sich eine individuelle Muskelfaser der Levatorplatte in Position 1 (normale Lage des Uterus) bei normaler Länge optimale Muskelkraft entwickelt (Kurve rechts). Deszendiert die Zervix zu Position 2, kann die Muskelfaser gedehnt werden, was zur Verringerung der Muskelkraft führt (Position 2 in der Kurve rechts).
Wird ein TVT implantiert (Szenarium 3) werden die vorderen Verschlusskräfte verstärkt, während die hinteren Öffnungskräfte geschwächt bleiben. Dies kann den Übergang von einer okkulten zu einer manifesten Blasenentleerungsstörung bedeuten. Diese Mechanismen müssen bei der Indikationsstellung für den jeweiligen Eingriff berücksichtigt werden.
Harndrang & Co. bei Frauen mit urogenitalem Prolaps
Bereits bei den ersten 30 Frauen, die mit einem mitturethralen, retropubischen – zunächst passageren – Band wegen Belastungsharninkontinenz behandelt wurden, bestand bei 25 Frauen auch eine Harndrangsymptomatik, die durch den Eingriff ebenfalls geheilt wurde (12).
Es wurde damals postuliert, dass Stressharninkontinenz und Harndrang durch eine laxe Vaginalwand verursacht werden können (5). Weitere Untersuchungen haben gezeigt, dass Defekte / Laxizitäten in allen Zonen der Vagina Harndrangbeschwerden verursachen können (13).
![Abb. 5. Die vordere Scheidenwand dargestellt als ein Trampolin, das durch die vorderen
und hinteren Muskeln aufgespannt ist. Laxizitäten der Scheidenwand führen
zu frühzeitiger Reizung der Dehnungsrezeptoren am Blasenboden und frühzeitiger
Aktivierung des Miktionsreflexes über afferente und efferente Nervenfasern.
(aus [22] mit Genehmigung).](https://mgo-medizin.de/wp-content/uploads/2026/01/dgu-liedl-abb5.webp)
und hinteren Muskeln aufgespannt ist. Laxizitäten der Scheidenwand führen
zu frühzeitiger Reizung der Dehnungsrezeptoren am Blasenboden und frühzeitiger
Aktivierung des Miktionsreflexes über afferente und efferente Nervenfasern.
(aus [22] mit Genehmigung).
In ▶ Abb. 5 (S. 37) ist die vordere Scheidenwand dargestellt als ein Trampolin, das durch die vorderen Muskeln und hinteren Muskeln aufgespannt wird. Bei Band- und Faszienlockerungen werden diese Muskeln in ihrer Kraft geschwächt und können nicht mehr ausreichend zu einer Straffung der Scheidenwand beitragen.
Bei laxer vorderer Scheidenwand werden die Dehnungsrezeptoren des Blasenbodens schon bei geringer Blasenfüllung gereizt, was durch Afferenzen zum Gehirn geleitet und dort als Harndrang empfunden wird.
Über efferente Fasern kann sogar eine Harndranginkontinenz als Folge eines frühzeitig aktivierten Miktionsreflexes (14) resultieren. In der Propelstudie (ClinicalTrials. gov-Identifier: NCT00638235) wurden prä- und bis zu zwei Jahren postoperativ Symptombeobachtungen mit 46 Fragen des pelvic floor disorder inventory (PFDI) als patient related outcome measure durchgeführt.
In ▶ Tab. 1 ist erkennbar, dass mäßig oder stark ausgeprägte Symptome von Pollakisurie tagsüber, Harndranginkontinenz und auch Nykturie sowohl bei Zysto- als auch bei Rektozelen in 33 % bis 53 % präoperativ beklagt wurden, bei Rektozelen sogar tendentiell häufiger.
Die beschriebenen Mechanismen lassen auch erklären, warum Frauen häufig sowohl an Symptomen der Belastungsharninkontinenz als auch an Harndrangsymptomen, der sog. Stress-Harninkontinenz, leiden; dies, weil beide Symptome dieselbe Ätiologie aufweisen, nämlich bindegewebige Lockerung der vaginalen Ligamente bzw. Faszien.
Zur operativen Therapie der Beschwerden
In der operativen Therapie der Belastungsharninkontinenz hat sich das retropubische mitturethrale, spannungsfrei gelegte Band (TVT) als Goldstandard etabliert, das wissenschaftlich am besten von allen Verfahren untersucht ist (15). Imamura et al. beschrieben in ihrer systematischen Literaturanalyse 1-Jahres Heilungsraten von 89 %, Verbesserungsraten von 97 %, während alle anderen Verfahren wie das transobturatorisches Band und die Burchkolposuspension deutlich schlechtere Ergebnisse offenbarten.
![Tab. 1: Häufigkeiten mäßiger und starker Beschwerden sowie Heilungsraten zwei Jahre postoperativ bei unterschiedlichen Harndrangbeschwerden nach anterior / apikaler Rekonstruktion bei Zystozelen 2. – 4. Grades und nach posterior/apikaler Rekonstruktion bei Rektozelen 2. – 4. Grades. Modifiziert nach [23]](https://mgo-medizin.de/wp-content/uploads/2026/01/dgu-liedl-tab1.webp)
Während die Burchkolposuspension im Langzeitverlauf 5-Jahreskontinenzraten unter 30 % zeigt (16, 17), waren 17 Jahre nach TVT (18) noch 87 % der Frauen geheilt oder verbessert. Nach ligamentärer Prolapskorrektur, bei der die neuen Erkenntnisse der funktionellen Anatomie und Pathophysiologie berücksichtigt wurden, konnten 2-Jahres-Heilungsraten mäßig bis starker Beschwerden zu 94 % (Pollakisurie tagsüber bei Zystozelen), 88 % (Harndranginkontinenz bei Zystozelen) und 79 % (Nykturie bei Zystozelen) erzielt werden.
Aber auch nach postero-apikaler Rekonstruktion konnten Heilungsraten von 73 %, 59 % bzw. 87 % erreicht werden (▶ Tab. 1). Andere Autoren unterstützen diese Ergebnisse (19, 20). Es ist allerdings in diesem Zusammenhang festzustellen, dass nur sorgfältige ligamentäre – zumeist netzgestützte – Rekonstruktionen diese guten Langzeitergebnisse ermöglichen. Eine Analyse der konventionellen Techniken war diesbezüglich sehr ernüchternd (21).
Schlussfolgerung
Neuere Erkenntnisse der funktionellen Anatomie des Beckenbodens sowie der Ätiologie und Pathophysiologie der Dysfunktionen (1) haben dazu geführt, dass Operationstechniken zur Prolapskorrektur im Hinblick auf Symptomheilung – nicht nur von Belastungsharninkontinenz – sondern auch von Harndrangbeschwerden, Harndranginkontinenz und Nykturie entwickelt wurden.
Die vorgelegten hohen Langzeitheilungsraten sollen ermutigen, dass sich auch Urologinnen und Urologen mit diesem Thema intensiver auseinandersetzen, da Frauen mit diesen Beschwerden urologischen Rat suchen.
Hierfür hat die Deutsche Gesellschaft für Urologie den neuen Arbeitskreis „Rekonstruktive Beckenbodenchirurgie“ gegründet. Mit dem von Gynäkologen und Urologen verfassten Lehrbuch „Der weibliche Beckenboden ….“ (1) wollten wir die Grundlage für die Weiterbildung legen.
Es sollte auch deutlich werden, dass hohe Heilungsraten nur erzielt werden können, wenn alle relevanten Strukturen so korrigiert werden, dass langfristig kein Rezidiv eintritt. Aus ethischer Sicht muss künftig als Hauptziel von Studien die Symptomheilung betrachtet werden.
Bernhard Liedl, Nikola Fritz, Aleksander Antoniewicz, Magdalena Witczak



