Geburtsverletzungen reichen von leichten Dammrissen bis zu komplexen Sphinkter- und Levatorverletzungen. Eine strukturierte Diagnostik mit Inspektion, vaginaler und rektaler Palpation ist essenziell, um höhergradige Verletzungen sicher zu erkennen. Dammrisse III°/IV° (OASIS) erfordern eine standardisierte operative Versorgung und perioperative Antibiotikaprophylaxe. Levatoravulsionen sind häufiger als Sphinkterläsionen und werden zunehmend mittels 3D-Sonografie diagnostiziert. Präventive Maßnahmen wie warme Kompressen und mediolaterale Episiotomie reduzieren das Risiko schwerer Verletzungen.
Einleitung
Die korrekte Diagnostik und evidenzbasierte Versorgung geburtshilflicher Dammverletzungen stellt eine zentrale Kompetenz in der modernen Geburtshilfe dar. Neben der unmittelbaren postpartalen Morbidität gewinnen Langzeitfolgen, insbesondere Beckenbodenfunktionsstörungen und die zunehmend untersuchten Levatoravulsionen, an klinischer Bedeutung. Durch verbesserte Bild- gebungsverfahren, wachsende wissenschaftliche Aufmerksamkeit und ein stärkeres Bewusstsein für präventive Strategien sind ein strukturiertes, leitlinienorientiertes Vorgehen und eine präzise Dokumentation unerlässlich. Der folgende Beitrag gibt einen umfassenden Überblick über Einteilung, Diagnostik und operative Versorgung von Dammverletzungen, beleuchtet ausführlich laterale Beckenbodendefekte und Levatoravulsionen und diskutiert aktuelle Aspekte der Prävention und Nachsorge.
Einteilung und Diagnostik von Dammverletzungen
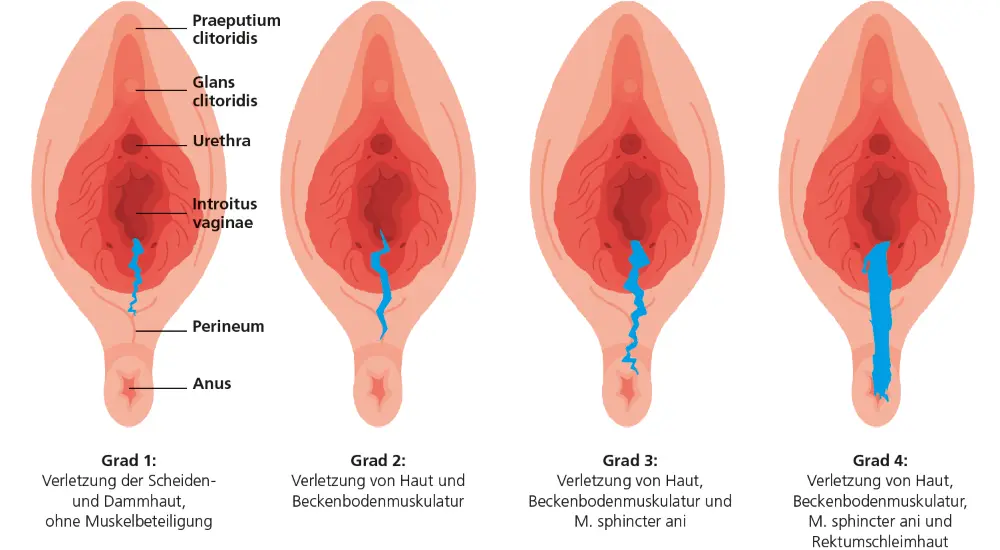
Geburtsverletzungen umfassen Labien-, Vaginal-, Zervix- und Dammrisse sowie Episiotomien und seltenere Sonderformen wie die Buttonhole-Läsion und die Levatoravulsion [1]. Dammrisse werden anhand der Tiefe und Muskelbeteiligung nach vier Schweregraden klassifiziert (▶ Abb. 1). Die Diagnostik erfolgt standardisiert durch sorgfältige visuelle Inspektion sowie digitale vaginale und – ab einem Dammriss zweiten Grades – obligatorische rektale Palpation [2]. Ziel ist die zuverlässige Identifikation höhergradiger Verletzungen, da eine unzureichende Primärversorgung langfristige Funktionsstörungen begünstigt. Besteht der Verdacht auf eine Beteiligung des analen Schließmuskels, sollte unmittelbar eine erfahrene Fachperson einbezogen werden. Die operative Versorgung kann in begründeten Ausnahmefällen bis zu zwölf Stunden postpartal erfolgen [2].
Operative Versorgung
Vorbereitende Maßnahmen
Vor der Versorgung erfolgen eine vollständige Aufklärung über Art und Ausmaß der Verletzung sowie eine adäquate Analgesie. Während niedriggradige Verletzungen in Lokalanästhesie versorgt werden können, sind bei schwereren Verletzungen eine Regional- oder Allgemeinanästhesie sowie steriles Arbeiten in Steinschnittlage obligat. Assistenzpersonal sollte verfügbar sein, um eine optimale Übersicht und Effizienz zu gewährleisten.
Eine perioperative Antibiotikaprophylaxe wird gemäß Leitlinie bei höhergradigen Dammrissen empfohlen (z. B. Cefuroxim 1,5 g plus Metronidazol 0,5 g i. v. als single shot) [2]. Eine verlängerte perioperative Antibiotikatherapie über 24 Stunden ist nicht regelhaft indiziert, kann jedoch risikobasiert individuell entschieden werden.
Versorgung höhergradiger Dammrisse (Dammriss III°/IV° – OASIS)
Höhergradige Dammrisse werden international als Obstetric Anal Sphincter Injuries (OASIS) bezeichnet. Dazu zählen alle Verletzungen mit Beteiligung des inneren und/oder äußeren analen Sphinkters.
Beim Dammriss vierten Grades beginnt die Rekonstruktion mit der Adaptation der Rektumschleimhaut mittels feiner Einzelknopfnähte in Stoß-auf-Stoß-Technik unter Verwendung atraumatischer monofiler und resorbierbarer 3–0-Nähte. Anschließend wird der M. sphincter ani internus separat adaptiert. Für die Rekonstruktion des M. sphincter ani externus sind sowohl die überlappende als auch die Stoß-auf-Stoß-Technik etabliert. Die Langzeitergebnisse sind vergleichbar, weshalb die Technik gewählt werden sollte, in der die operierende Person die größte Erfahrung besitzt [2, 3]. Empfohlen wird eine Fadenstärke von 2–0 resorbierbarem Nahtmaterial. Der Dammbereich wird anschließend anatomisch korrekt schichtweise verschlossen.
Buttonhole-Läsionen
Diese seltene Sonderform höhergradiger Verletzungen weist eine intakte Hautdecke des Perinealkörpers bei Defekt des Rektums und der Vagina auf und wird daher leicht übersehen. Entscheidend sind sorgfältige Inspektion, vollständige Exposition und spannungsfreie mehrschichtige Rekonstruktion mit langsam resorbierbarem Nahtmaterial entsprechend der Rekonstruktion bei einem Dammriss vierten Grades.
Nachsorge
Wesentliche Ziele der postpartalen Nachsorge sind die Unterstützung der Wundheilung, die Prävention von Komplikationen und die frühzeitige Erkennung funktioneller Beeinträchtigungen. Laxanzien sollen bereits im stationären Verlauf begonnen und mindestens 14 Tage fortgeführt werden. Analgetische Therapieoptionen, Kühlung, Hygienehinweise sowie Schonung des Wundbereiches sind individuell zu ergänzen. Risikofaktoren wie Rauchen oder ein erhöhter BMI sollen mit Blick auf potenzielle Wundheilungsstörungen thematisiert werden [4].
Eine routinemäßige rektale Untersuchung vor Entlassung ist bei komplikationslosem Verlauf nicht erforderlich. Die ambulante Nachsorge umfasst die gezielte Erhebung von Symptomen wie analer Inkontinenz, Dyspareunie oder anderweitigen Schmerzen. Persistieren Beschwerden über drei Monate post partum, sollte eine Vorstellung im spezialisierten Beckenbodenzentrum erfolgen.
Geburtsplanung nach hochgradigem Dammriss
Nach vorangegangenem Dammriss des Grads drei oder vier ist eine routinemäßige Sectio nicht indiziert. Der Geburtsmodus sollte anhand individueller Risikofaktoren festgelegt werden. Hier stellt der UR-CHOICE-Rechner (https://riskcalc.org/UR_CHOICE/) ein validiertes Instrument zur quantitativen Einschätzung des Risikos für spätere Beckenbodenfunktionsstörungen dar [5]. Er berücksichtigt unter anderem Alter, BMI, Familienanamnese, Kontinenzstatus vor der Schwangerschaft, geplante Kinderzahl und fetales Gewicht. Das Ergebnis unterstützt die gemeinsame Entscheidungsfindung im Rahmen einer evidenzbasierten Beratung.
Levatoravulsionen
Pathophysiologie und Epidemiologie
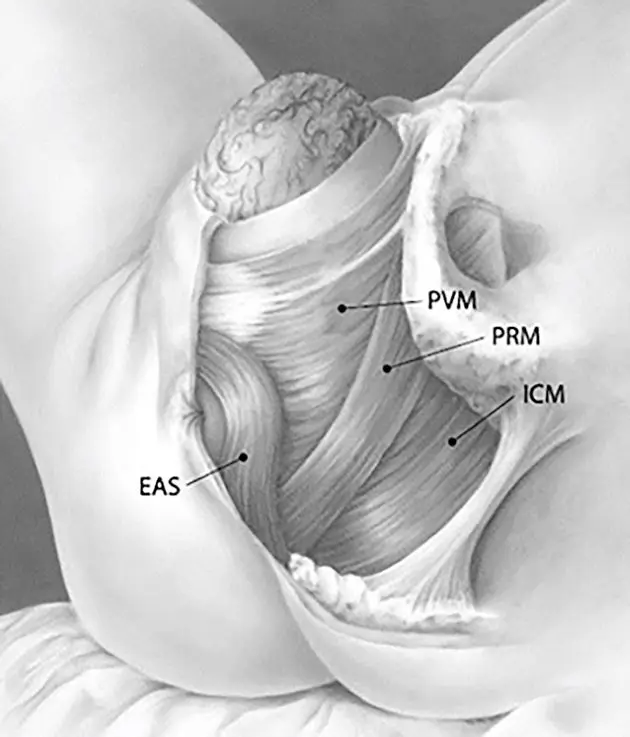
Der M. levator ani besteht aus M. puborectalis (PRM), M. pubococcygeus (mit seinem ventralen Anteil des M. pubovisceralis [PVM]) und M. iliococcygeus (ICM) und bildet damit die zentrale muskuläre Stütze des Beckenbodens (▶ Abb. 2). Im Verlauf vaginaler Geburten kann es in 13–36 % der Fälle zu einem einseitigen oder bilateralen Abriss des M. puboviscerals und/oder des M. puborectalis vom Os pubis kommen. Zum Vergleich treten Sphinkterläsionen nur in etwa 2–3 % der vaginalen Geburten auf [7]. Die Risikofaktoren hierfür umfassen instrumentelle Entbindungen (Schäden durch Saugglocken in 9–35 %, durch Zangenentbindungen in 35–63 %), Erstgebärende, verlängerte Austreibungsphase, Fundusdruck, fetale Makrosomie, maternales Alter über 35 Jahre und erhöhter BMI. Bis zu 50 % der partiellen Defekte können spontan innerhalb der ersten Wochen und Monate abheilen.
Klinische Bedeutung
Levatoravulsionen können initial okkult bleiben und erst mit einer zeitlichen Verzögerung von mehreren Jahren symptomatisch werden. Typische Beschwerden sind ein Fremdkörper-, Senkungs- oder Druckgefühl, klaffender Hiatus vaginalis, vaginale Laxität (inkl. „lost-penis-Syndrom“), sexuelle Dysfunktionen, Abgang vaginaler Winde (Kolpophonie), Inkontinenz sowie chronische Schmerzen. Rund 25 % der Frauen mit erweitertem Hiatus entwickeln innerhalb von 15–20 Jahren einen Genitalprolaps [8–10].
Diagnostik der Levatoraculsion
Die klinische Untersuchung umfasst die Spekulumeinstellung mit dem geteilten Spekulum, die Palpation der Levatormuskulatur und das Erkennen von Asymmetrien. Bildgebend haben sich der transperineale und transvaginale 3D-Ultraschall etabliert. Der Levator-Ani-Deficiency-(LAD-)Score bewertet den Muskelfaserverlust (0 = kein Verlust; 1 = ≤ 50 %; 2 = > 50 %; 3 = kompletter Abriss) und erlaubt eine Klassifikation in milde, moderate und schwere Defekte [7, 9, 11].
Das Hiatus-Ballooning misst die Fläche des Levatorhiatus. Werte < 25 cm² gelten als normal; höhere Werte werden in mild, moderat und ausgeprägt unterteilt [12–15]. Eine klare Korrelation zwischen sonografischem Befund, klinischer Symptomatik und funktionellen Einschränkungen ist jedoch bisher nicht konsistent nachgewiesen (▶ Abb. 3).
Therapie der Levatoraculsion
Die therapeutischen Optionen sind begrenzt. Wichtig ist es, die Rückbildung des Beckenbodens post partum nicht durch körperliche Belastungen oder eine zu früh begonnene Rückbildungsgymnastik zu beeinträchtigen. Eine frühe postpartale Pessartherapie kann hingegen zur Entlastung beitragen und möglicherweise den Heilungsverlauf begünstigen [16].
Eine spezialisierte Beckenbodenphysiotherapie wird grundsätzlich empfohlen, wenngleich der Nutzen bei ausgeprägten Abrissen fraglich ist. Bei leichtgradigen Läsionen ist die Beckenbodengymnastik aber in der Lage, eine bestehende Bindegewebs- und Muskelinsuffizienz positiv zu beeinflussen.
Elektro- und Magnetfeldstimulation können die Rekrutierung nicht willentlich ansteuerbarer Muskelgruppen darüber hinaus unterstützen. Operative Ansätze, darunter transvaginale Refixationen des Muskelansatzes oder Verfahren mit Netzinterponaten, gelten als experimentell und zeigen bislang keine verlässlichen, objektivierbaren Vorteile [17–19]. Daher kommt der Prävention besondere Bedeutung zu.
Prävention von Dammrissen
Zwei aktuelle Cochrane-Analysen zeigen konsistente Vorteile von warmen, feuchten Kompressen sowie pränataler Dammmassage hinsichtlich niedriggradiger Dammrisse. Die Datenlage zur Prävention höhergradiger Verletzungen bleibt heterogen [6, 8]. Die mediolaterale Episiotomie mit einem Winkel von 45–60° reduziert signifikant das Risiko für höhergradige Verletzungen bei instrumentellen Entbindungen und sollte in diesem Kontext gezielt eingesetzt werden.
Fazit
Die Versorgung von Dammverletzungen einschließlich höhergradiger Risse und Levatoravulsionen erfordert ein strukturiertes, leitlinienorientiertes Vorgehen. Während die operative Versorgung komplexer Verletzungen klaren Standards folgt, bestehen bei lateralen Muskelabrissen diagnostische und therapeutische Unsicherheiten. Prävention, interdisziplinäre Nachsorge und risikoangepasste Geburtsplanung bleiben entscheidend, um kurz- und langfristige Beckenbodenfunktionsstörungen zu minimieren.
S. Genseke, R. Krüger, W. Bader
Interessenkonflikte:
Die Autorin und die Autoren erklären, dass keine Interessenkonflikte im Sinne der Empfehlungen des International Committee of Medical Journal Editors bestanden.
Literatur.
1. Uhl B. Geburtshilfliche Eingriffe/Versorgung von Geburtsverletzungen. OP-Manual Gynäkol Geburtshilfe 2013
2. Kropshofer S, Aigmüller T, Beilecke K et al. Management of third and fourth-degree perineal tears after vaginal birth. Guideline of the DGGG, OEGGG and SGGG (S2k-Level, AWMF Registry No. 015/079, December 2020). Geburtsh Frauenheilkd 2023; 83: 165–183
3. Okeahialam NA, Wong KW, Jha S et al. Mediolateral/lateral episiotomy with operative vaginal delivery and the risk reduction of obstetric anal sphincter injury (OASI): A systematic review and meta-analysis. Int Urogynecol J 2022; 33(6): 1393–1405
4. Jansson MH, Brismar Wendel S, Rotstein E. Levator ani deficiency and pelvic floor dysfunction 1 year postpartum: A Prospective Nested Case-Control Study BJOG 2025; 132(5): 596–605
5. UR-CHOICE Pelvic Floor Disorders Risk Calculator. (https://riskcalc.org/UR_CHOICE/). Zugegriffen: 14.01.2026
6. Dwan K, Fox T, Lutje V et al. Perineal techniques during the second stage of labour for reducing perineal trauma. Cochrane Database Syst Rev 2024; 10: CD016148
7. Lien K-C, Mooney B, DeLancey JOL, Ashton-Miller JA. Levator ani muscle stretch and injury during childbirth. Obstet Gynecol 2004; 103(1): 31–40
8. DeLancey JOL, Masteling M, Pipitone F et al. Pelvic floor injury during vaginal birth is life-altering and preventable: what can we do about it? Am J Obstet Gynecol 2024; 230(3): 279–294.e2