Digitale Gesundheitsanwendungen (DiGAs) sind seit einigen Jahren Teil der deutschen Regelversorgung und haben sich insbesondere in Bereichen bewährt, in denen Versorgungsengpässe bestehen. Sie ermöglichen Patient:innen einen orts- und zeitunabhängigen Zugang zu leitliniengerechter Therapie und können damit die Versorgungslage der Patient:innen verbessern.
Der DGU-Kongress 2025 in Hamburg stellte die Digitalisierung der Urologie in den Mittelpunkt. FEMANEA repräsentiert hierbei eine digitale Therapie für Frauen mit Belastungs- und Mischinkontinenz mit führender Belastungskomponente. Sie bietet eine strukturierte, evidenzbasierte und individuell angepasste Behandlung und adressiert ein weit verbreitetes und bislang häufig untertherapiertes Krankheitsbild.
Digitale Gesundheitsanwendungen – Rahmenbedingungen
DiGAs sind Medizinprodukte niedriger Risikoklasse, die vom Bundesinstitut für Arzneimittel und Medizinprodukte (BfArM) geprüft und in ein offizielles Verzeichnis aufgenommen werden. Ärztinnen und Ärzte können sie budgetneutral verordnen, die Kosten übernehmen alle gesetzlichen Krankenkassen sowie viele private Versicherungen.
DiGAs müssen strenge Anforderungen an Datenschutz, Informationssicherheit und medizinische Evidenz erfüllen. Damit sind sie nicht nur ein innovatives Versorgungsinstrument, sondern zugleich ein rechtlich und organisatorisch fest verankerter Bestandteil der deutschen Regelversorgung [1].
Inkontinenz – eine unterschätzte Volkskrankheit
Harninkontinenz gehört zu den häufigsten chronischen Erkrankungen bei Frauen. In Deutschland sind rund zehn Millionen Patientinnen betroffen, fast jede zweite Frau erlebt im Laufe ihres Lebens Symptome [2, 3].
Die Belastungsinkontinenz ist mit etwa der Hälfte aller Harninkontinenzfälle die häufigste Form, gefolgt von Drang- und Mischinkontinenz [4]. Während jüngere Frauen eher unter Belastungsinkontinenz leiden, nimmt mit zunehmendem Alter die Häufigkeit von Misch- und Dranginkontinenz zu [3].
Die Ursachen sind vielfältig: Hormonelle Veränderungen während der Menopause, Übergewicht, vaginale Geburten, chronischer Husten oder operative Eingriffe zählen zu den wichtigsten Risikofaktoren [2]. Doch Inkontinenz ist nicht nur ein körperliches Symptom.
Für viele Frauen bedeutet sie eine erhebliche Einschränkung ihrer Lebensqualität. Scham, der Verlust von Selbstvertrauen und der Rückzug aus Partnerschaft, Beruf und Freizeit prägen den Alltag. Sport wird gemieden, Arbeitsleistung und Konzentration sinken, depressive Verstimmungen und Ängste sind häufige Begleiter. [2]
Trotz der hohen Krankheitslast suchen nur rund ein Drittel der Frauen medizinische Hilfe. Viele Betroffene sprechen aus Scham nicht über ihre Symptome, da die Erkrankung nach wie vor mit einem starken Tabu behaftet ist [2].
Diagnostik
Die Diagnostik von Harninkontinenz ist klar beschrieben: Sie umfasst eine strukturierte Anamnese, ergänzt durch standardisierte Fragebögen wie z. B. den International Consultation on Incontinence Questionnaire – Urinary Incontinence Short Form (ICIQ-UI SF) und dem King’s Health Questionnaire (KHQ).
Blasentagebücher und Pad-Tests liefern zusätzliche Informationen über Häufigkeit, Menge und Situationen des Urinverlusts. Bei komplexeren Fällen kommen Ultraschall oder urodynamische Messungen hinzu [3].
Klassische Therapieoptionen – Möglichkeiten und Grenzen
Die Behandlung der Harninkontinenz orientiert sich an der Form und am Schweregrad und erfolgt stufenweise. Die Leitlinien empfehlen als konservative Erstlinientherapie ein spezifisches Beckenbodentraining über mind. drei Monate [3]. Studien belegen, dass Patientinnen bei konsequenter Durchführung eine deutliche Verbesserung ihrer Symptome erreichen können [5].
Doch die Wirksamkeit hängt von der Regelmäßigkeit ab [5]. Hier scheitert es häufig: Lange Wartezeiten, zu wenige verordnete Sitzungen und mangelnde Unterstützung beim Training zu Hause schwächen die Motivation und führen dazu, dass viele Patientinnen die Therapie nicht konsequent verfolgen oder abbrechen.
Ergänzend zu spezifischen Trainings können Biofeedback oder Elektrostimulation eingesetzt werden, um die Wahrnehmung und Aktivierung des Beckenbodens zu unterstützen.
Auch Änderungen des Lebensstils wie Gewichtsreduktion oder der Verzicht auf koffeinhaltige Getränke sind hilfreich, reichen aber meist nicht aus. Hilfsmittel wie Einlagen erleichtern den Alltag, beheben jedoch nicht die Ursache [3].
Sind die konservativen Behandlungsoptionen ausgeschöpft, stehen zur Behandlung Medikamente wie lokale Östrogene oder Duloxetin zur Verfügung, welche allerdings mit Nebenwirkungen behaftet sind.
Operative Verfahren wie TVT-Bänder oder Kolposuspension können zwar erfolgreich sein, gehen jedoch mit Risiken einher, die viele Patientinnen abschrecken. Auch aus medizinischer Sicht wird daher häufig der konservative Therapieansatz bevorzugt. [3].
Gesundheitsökonomische Bedeutung
Die hohe Prävalenz von Harninkontinenz schlägt sich auch in den Gesundheitskosten nieder. Allein in Deutschland entstanden 2023 etwa 21,6 Milliarden Euro direkte und indirekte Kosten durch Harninkontinenz. Europaweit belaufen sich die Kosten auf rund 69 Milliarden Euro [6].
Diese umfassen nicht nur Gesundheitskosten wie Inkontinenzeinlagen, Arztbesuche, Diagnostik, Medikamente, Operationen und Physiotherapie, sondern auch beispielsweise Kosten für die Entsorgung von Inkontinenzprodukten und die Kosten für die Pflegekräfte [6].
Damit wird klar: Inkontinenz ist nicht nur ein individuelles Gesundheitsproblem, sondern auch ein gesamtgesellschaftliches und ökonomisches. Lösungen, die frühzeitig ansetzen und eine Chronifizierung verhindern, besitzen daher eine erhebliche gesundheitsökonomische Relevanz [6].
Eine digitale, individualisierte Lösung
Das Medizinprodukt FEMANEA ist eine leitliniengerechte, 90-tägige Therapielösung für Patientinnen mit einer Harninkontinenz entwickelt von der PrehApp GmbH in wissenschaftlicher Zusammenarbeit mit der Urologischen und Kinderurologischen Klinik des Uniklinikums Erlangen unter der Studienleitung von PD Dr. Verena Lieb sowie von der Physiotherapeutin Petra Linkenbach (Arbeitsgemeinschaft Gynäkologie-Geburtshilfe-Urologie-Proktologie, AG GGUP).
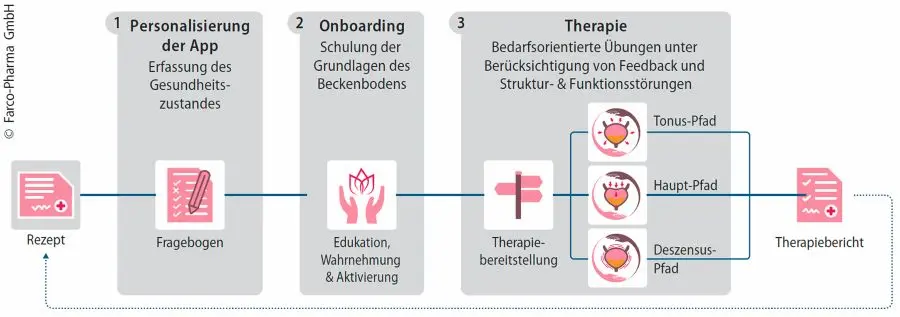
Das Besondere ist die Individualisierung: FEMANEA berücksichtigt die unterschiedlichen Ursachen und Ausprägungen von Inkontinenz und bietet dafür drei spezifische Therapiepfade (▶ Abb. 1):
- Haupt-Pfad: Für Patientinnen mit Belastungsinkontinenz und geschwächter Beckenbodenmuskulatur. Der Fokus liegt auf Muskelkräftigung, Reaktivkraft und einer besseren motorischen Kontrolle zur Integration in den Alltag.
- Tonus-Pfad: Für Patientinnen mit ärztlich diagnostizierter Organsenkung, wie einer Gebärmutter- oder Blasensenkung. Die Therapie unterstützt die Organposition, stärkt den Beckenboden und passt das Training so an, dass zusätzliche Belastungen vermieden werden.
- Deszensus-Pfad: Für Patientinnen mit einem dauerhaft erhöhten Beckenbodentonus, oft begleitet von Schmerzen oder rezidivierenden Harnwegsinfekten. Die Therapie zielt auf Spannungsregulation, Sensomotorik und gezielte Kräftigung.
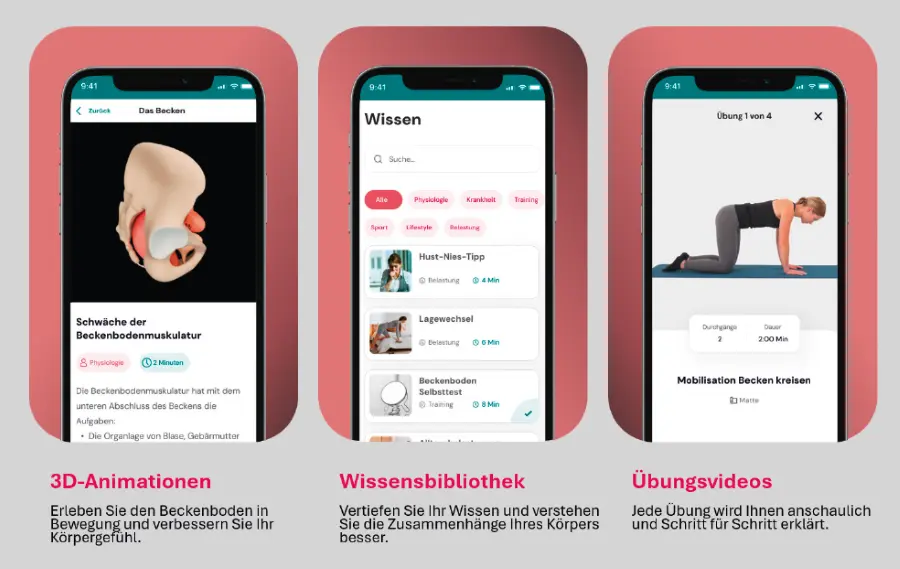
Darüber hinaus bietet FEMANEA edukative Module mit anatomischen Videos und Wissensbeiträgen sowie hunderte angeleitete Übungen, die im Rahmen des spezifischen Therapiepfads individuell auf die Patientin zugeschnitten sind (▶ Abb. 2).
Ergänzend sorgen Feedback-Schleifen, ein Trink- und Blasentagebuch sowie Erinnerungsfunktionen für eine kontinuierliche Anpassung und fördern die Therapietreue. Ein abschließender Therapiebericht erleichtert die Kommunikation mit der behandelnden Ärztin oder dem Arzt.
Evidenzlage
Die Wirksamkeit der App wurde in einer prospektiven, multizentrischen, randomisierten, kontrollierten Studie untersucht. Patientinnen mit Belastungs- oder Mischinkontinenz mit führender Belastungskomponente erhielten entweder initial nur die Versorgungsrealität (Kontrollgruppe) oder zusätzlich zur Versorgungsrealität die digitale Anwendung FEMANEA (Interventionsgruppe) für 90 Tage [7].
Nach Studienabschluss zeigten sich deutliche Unterschiede: Die Anzahl der Inkontinenzereignisse pro Tag – erhoben mittels Trink- und Blasentagebuch – reduzierten sich in der Interventionsgruppe um etwa 80% im Vergleich zu etwa 40% in der Kontrollgruppe.
Zudem zeigte sich mit der Anwendung eine etwa viermal stärkere Verbesserung der Lebensqualität, erfasst anhand der KHQ-Subskala 2 (Inkontinenzbelastung) im Vergleich zur Kontrollgruppe, die sowohl statistisch signifikant als auch klinisch relevant war.
Auch in der KHQ-Subskala 1 (allgemeiner Gesundheitszustand) zeigte die Interventionsgruppe im Vergleich zur Kontrollgruppe eine statistisch signifikante und klinisch relevante Verbesserung: Etwa jede dritte Patientin berichtete über eine spürbare Steigerung ihres allgemeinen Wohlbefindens.
Die Auswertung der Nutzungsdaten von FEMANEA belegten, dass mit der digitalen Anwendung im Vergleich zur Standardphysiotherapie eine bis zu sechsmal höhere Therapiefrequenz erzielt werden konnte [7].
Praktische Implikationen für die Versorgung
FEMANEA verbindet medizinische Evidenz mit einem praxisnahen Einsatz.
Für Ärztinnen und Ärzte bedeutet dies: Patientinnen können ohne Verzögerung eine leitliniengerechte Therapie beginnen – unabhängig von regionalen Versorgungsengpässen. Die Verordnung* erfolgt ohne Belastung des Praxisbudgets. Der abschließende Therapiebericht schafft Transparenz und erleichtert die weitere Betreuung. FEMANEA ergänzt bestehende Strukturen und entlastet Praxen bei gleichzeitig hoher Versorgungsqualität.
Für Patientinnen bietet die Anwendung einen sofortigen Zugang zu einer strukturierten Behandlung. Die individuelle Anpassung stärkt Motivation und Therapietreue, die wissenschaftlich belegten Effekte führen zu einer spürbaren Verbesserung der Alltagsbewältigung. Dass die Kosten von allen gesetzlichen und vielen privaten Krankenkassen übernommen werden, erleichtert zusätzlich die Nutzung*.
Ausblick und Kongressbezug
Der DGU-Kongress 2025 in Hamburg stellte die Digitalisierung der Urologie in den Mittelpunkt.
FEMANEA ist ein Beispiel dafür, wie digitale Anwendungen in Zukunft dazu beitragen können, die Versorgungslage in Deutschland zu verbessern, die Selbstwirksamkeit von Patientinnen zu stärken und Ärztinnen und Ärzte im Praxisalltag zu entlasten.
Fazit
Belastungs- und Mischinkontinenz sind häufig folgenreich und bislang unzureichend behandelt. FEMANEA ist eine digitale, evidenzbasierte und personalisierte Therapieoption, die den Zugang zu leitliniengerechter Behandlung erleichtert, Ärztinnen und Ärzte unterstützt und die Lebensqualität von Patientinnen verbessert.
Dr. Verena Lieb
Literatur unter www.uroforum.de



