Kopfschmerz ist die häufigste Erkrankung in der berufstätigen Bevölkerung. Vielen Betroffenen hilft es, wenn sie sich bei starken Schmerzen ausruhen, entspannen, oder schlafen. Wenn sich aber Kopfschmerzen mit dem Hinlegen merklich verbessern, kann ein Nervenwasserverlust die eigentliche Ursache sein – d. h. es ist die horizontale Position, die zu einer deutlichen Verbesserung der Beschwerden führt.
Dieser Kopfschmerz mit all seinen möglichen Begleitsymptomen kann – in einem geschulten Zentrum – direkt an der Ursache behandelt und oft komplett geheilt werden. Unbehandelt entwickeln die meisten Betroffenen wiederkehrende oder chronische Kopfschmerzen, häufig mit anderen, oft sehr störenden Begleiterscheinungen. Auch dauerhafte Schäden können entstehend.
Wie kommt es zum Nervenwasserverlust?
Die meisten Patientinnen und Patienten (und Ärztinnen und Ärzte) denken, dass ein Verlust von Nervenwasser nur durch medizinische Eingriffe wie eine Punktion oder eine Operation entstehen kann. Z. B. durch eine Periduralanästhesie oder einer Lumbalpunktion kann ein kleines Loch in der harrten Hirnhaut entstehen, die das Nervenwasser begrenzt. Dadurch kann Nervenwasser austreten, was langfristige Beschwerden verursachen kann – man spricht von einem postpunktionellen Syndrom [1].
Weniger bekannt ist die spontane intrakranielle Hypotension (SIH). Hier entsteht plötzlich und ohne äußere Einwirkung ein Leck in der harten Hirnhaut [2]. Allen Lecks ist es gemeinsam, dass sie im Bereich des sogenannten Spinalkanals, also im Inneren der Wirbelsäule, auftreten. Wir kennen mittlerweile vier Typen solcher spontanen Lecks, die gut identifiziert werden können [2, 3].
Leck-Typen:
Die spontanen Leck-Typen werden danach bezeichnet, wo sich das Leck befindet, und auf welche Art es zum Austritt von Nervenwasser kommt:
Typ 1: ventrales Leck, d. h. nach vorne gerichtet
Typ 2: laterales Leck, d. h. zur Seite gerichtet
Typ 3: Liquorvenen-Fistel, d. h. eine fehlerhafte Verbindung einer Vene zum Nervenwassersystem
Typ 4: Sacrales Leck, d. h. im Steißbein
Welche Beschwerden können vorliegen?
Auch wenn die eigentliche Ursache am Rücken zu finden ist, sind die meisten Beschwerden dem Kopf, den Augen und Ohren zuzuordnen [4–6]. Oft beklagen die Patientinnen und Patienten einen neuen Kopf- und Nackenschmerz, der im Liegen deutlich besser wird, oder sogar ganz verschwindet.
Viele können das genaue Datum des Beginns nennen. Dieser plötzliche Beginn ist nahezu charakteristisch für die SIH.
Über die Zeit verändert sich das Beschwerdebild und erschwert die richtige Diagnose. Die Lageabhängigkeit steht oft nicht mehr im Vordergrund. Viele Begleitsymptome, wie Schwindel, Hörstörungen, Tinnitus, Sehstörungen oder Benommenheit werden berichtet und stehen nicht selten für die Patientinnen und Patienten im Vordergrund. Viele Patientinnen und Patienten werden fälschlich als chronische Migräne, New daily persisting headache, Fatigue, oder mit einer psychosomatischen Störung diagnostiziert.
Die Frage nach dem Beginn und den damals vorhandenen Beschwerden ist deshalb entscheidend.
Wie kann man die Diagnose stellen?
Eine Liquorpunktion mit Messung des Drucks wird nicht mehr empfohlen [9]. Bei den meisten Patientinnen und Patienten ist dieser normal, sodass diese Belastung vermieden werden kann.
Neben einer passenden Krankheitsgeschichte hilft die richtige Bildgebung weiter. Vor allem bei der SIH, finden sich direkte und indirekte Zeichen in der MRT des Kopfes und der Wirbelsäule (▶ Abb. 1) [7]. Wichtig ist, dass diese MRT-Untersuchungen in der korrekten Art und Weise mit einer kontrastmittelgestützten MRT des Schädels und einer wassersensitiven MRT der Wirbelsäule durchgeführt wurden.
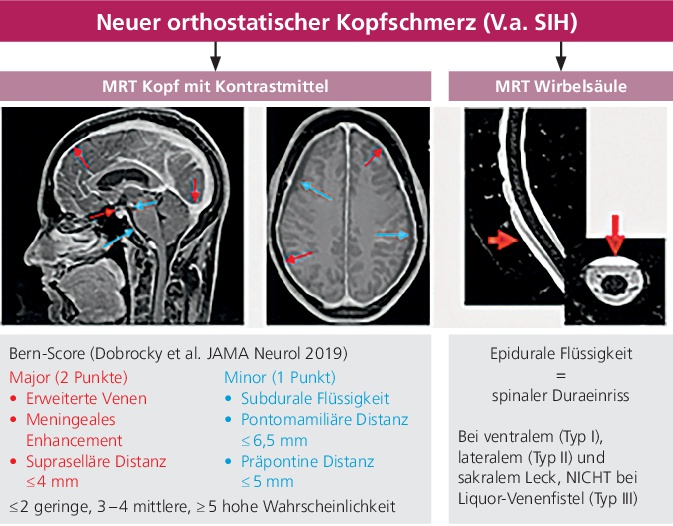
Bei dem postpunktionellen Syndrom steht die Krankheitsgeschichte im Vordergrund. Bildgebend sieht man sehr oft keine direkten Zeichen, nur in seltenen, äußerst ausgeprägten Fällen kann die MRT des Kopfes und der Lendenwirbelsäule verändert sein. Umgekehrt: eine unauffällige Bildgebung schließt das postpunktionelle Syndrom nicht aus.
Mit einer MRT kann nur die Wahrscheinlichkeit für das Vorliegen einer SIH abgeschätzt werden. Der genaue Ort des Lecks bleibt jedoch weiterhin unklar. Bis dato gibt es KEINE sicheren MRT-Zeichen, mit denen ein Leck lokalisiert werden kann. Weder die Ausdehnung, Größe, oder spinale Höhe sind eindeutig wegweisend, auch knöcherne Vorsprünge (bony spurs) dürfen nicht gewertet werden. Es wird in der MRT nur gezeigt, dass Nervenwasser austritt, nicht jedoch wo. Um dies festzustellen – und auch, um das Leck gezielt zu behandeln – ist eine spezielle, dynamische Myelografie, also eine Untersuchung der harten Hirnhaut notwendig. Diese Art der Untersuchung ist nicht mit einer „normalen“ Myelografie zu vergleichen und wird nur in wenigen Zentren bis dato angeboten [8].
Wie kann man ein Liquorleck behandeln?
Die erste Therapie bei Nervenwasserverlust besteht neben der medikamentösen Therapie aus ungezielten Blutpatches. Das heißt, dass eigenes Blut entnommen und an der Lendenwirbelsäule um die harte Hirnhaut gespritzt wird. Die Amerikanische Gesellschaft für Anästhesiologie empfiehlt die Durchführung bereits nach 48 Stunden ohne deutliche Besserung der Beschwerden. Der Druck auf die harte Hirnhaut und das Nervenwasser wird hierdurch erhöht und die Symptome werden oft rasch besser. Dies ist die Methode der Wahl um ein postpunktionelles Syndrom gut zu behandeln [1] und auch eine gute Methode, um Patientinnen und Patienten mit spontanen Lecks schnell zu helfen. Vor allem, wenn die eigentliche Höhe des Lecks nicht bestimmt werden kann. Eine dauerhafte Heilung bei spontanen Lecks gelingt mit dieser Methode jedoch oft nicht [10].
Ist es gelungen das Leck genau zu finden, stehen verschiedene Methoden zur Verfügung, um die eigentliche Ursache der Erkrankung zu behandeln. Je nach Art des Lecks sind verschiedene Therapieoptionen möglich, darunter direktes Verkleben der Lecks von außen (gezielte Blut- oder Fibrinpatches, möglich bei lateralem und sakralem Leck, auch Liquorvenenfistel), die Verödung der „falschen“ Vene (transvenöse Embolisation bei Liquorvenenfistel) und die minimal-invasiven chirurgischen Verfahren (für alle Typen) (▶ Abb. 2) [11–15].
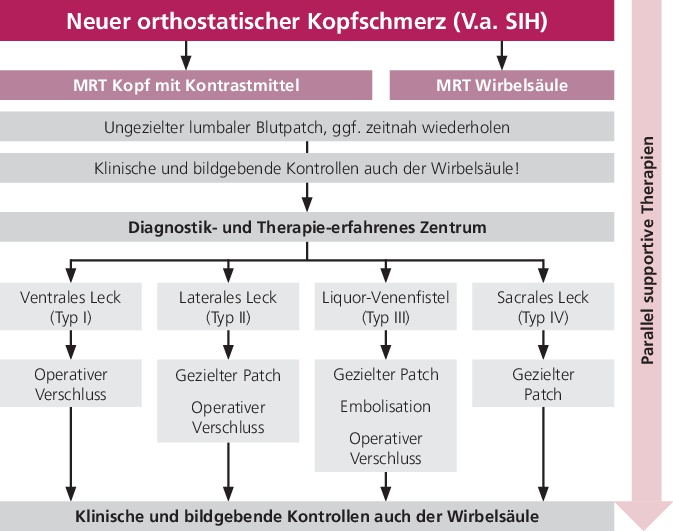
Die Wirksamkeit der Verklebungen und Verödungen ist geringer gegenüber den chirurgischen Methoden, wobei insbesondere die Verklebungen ohne Narkose durchgeführt werden können und somit risikoärmer sind.
Nach operativer Behandlung sind über 95 % der Lecks dauerhaft verschlossen. In unserem erfahrenen Zentrum liegt das Risikoprofil der minimal-invasiven Chirurgie bei etwa 4 % (Gefühlsstörungen, erneuter Nervenwasserverlust), basierend auf über 350 durchgeführten Eingriffen bei Liquorverlustsyndrom.
Unabhängig von der gewählten Therapie sollten klinische und bildgebende Nachkontrollen des Behandlungserfolgs durchgeführt werden. Dies soll sicherstellen, dass nicht nur die Beschwerden gebessert sind, sondern auch das Leck dauerhaft verschlossen ist.
Wie sind die Langzeitergebnisse?
Viele Patientinnen und Patienten (ca. 60 %) berichten, dass sie sich wieder völlig gesund fühlen und ihr früheres Leben wieder vollumfänglich aufnehmen können. Insgesamt 90 % berichten, dass es ihnen deutlich besser geht. Sowohl die Intensität der Kopfschmerzen als auch die Lebensqualität der Patientinnen und Patienten verbessern sich erheblich und erreichen nach einer Behandlung das durchschnittliche Niveau der Allgemeinbevölkerung [14, 15].
Je früher mit einer wirksamen Therapie begonnen wird, desto besser sind die langfristigen Ergebnisse. Aber auch, wenn die Krankheit schon länger besteht, können noch erhebliche Verbesserungen erzielt werden. Deshalb sollten auch chronische Patientinnen und Patienten nicht auf eine Behandlung verzichten.
Eine wirksame Therapie ist auch zur Vermeidung weiterer Schäden wichtig. Nervenwasserverlust kann zu Sinusvenenthrombosen, chronischen Blutansammlungen am Gehirn (Subduralhämatom), Ablagerung von Eisen im Gehirn [16–18] oder einer „Brain-Sagging-Demenz“ führen [19]. Eine weitere ungewöhnliche Form der Erkrankung ist die bilaterale Amyotrophie (Abbau der Muskulatur) [17].
Sie wollen sich weiter informieren, oder mit dem Freiburger Zentrum für spinale Liquorlecks (CSF Center) in Kontakt treten? Hier finden Sie weitere Information:

Literatur:
- Uppal V et al. Evidence-based clinical practice guidelines on postdural puncture headache: a consensus report from a multisociety international working group. Reg Anesth Pain Med 2023; rapm-2023–104817
- Schievink WI. Spontaneous Spinal Cerebrospinal Fluid Leaks and Intracranial Hypotension. JAMA. 17. Mai 2006; 295(19): 2286
- Lützen N et al. Sacral Dural Tears as a Cause of Spontaneous Intracranial Hypotension. Clin Neuroradiol. 2023
- Jesse CM et al. Patient-reported symptomatology and its course in spontaneous intracranial hypotension – Beware of a chameleon. Clin Neurol Neurosurg 2024; 236: 108087
- Cheema S et al. Patient experience of diagnosis and management of spontaneous intracranial hypotension: a cross-sectional online survey. BMJ Open 2022; 12(1): e057438
- Vukovic-Cvetkovic V et al. Spontaneous Intracranial Hypotension: Long-Term Follow-Up. Colosimo C, Herausgeber. Acta Neurol Scand 2024; 1–10
- Dobrocky T et al. Assessing Spinal Cerebrospinal Fluid Leaks in Spontaneous Intracranial Hypotension With a Scoring System Based on Brain Magnetic Resonance Imaging Findings. JAMA Neurol 2019; 76(5): 580
- Luetzen N et al. Spontaneous intracranial hypotension: diagnostic and therapeutic workup. Neuroradiology. November 2021; 63(11): 1765–72
- Häni L et al. Insights into the natural history of spontaneous intracranial hypotension from infusion testing. Neurology 2020; 95(3): e247–55
- Piechowiak EI et al. Epidural Blood Patching in Spontaneous Intracranial Hypotension—Do we Really Seal the Leak? Clin Neuroradiol 2023; 33(1): 211–8
- Callen AL et al. Factors Predictive of Treatment Success in CT-Guided Fibrin Occlusion of CSF-Venous Fistulas: A Multicenter Retrospective Cross-Sectional Study. Am J Neuroradiol 2023; 44(11): 1332–8
- Brinjikji W et al. Clinical and imaging outcomes of 100 patients with cerebrospinal fluid-venous fistulas treated by transvenous embolization. J NeuroInterventional Surg 2023; jnis-2023–021012
- Volz F. Keyhole fenestration for Cerebrospinal Fluid Leaks in the thoracic spine – quantification of bone removal and microsurgical anatomy. Operative Neurosurgery 2023; 101227/ons0000000000001042
- Volz F et al. Don’t delay, but don’t despair: symptom duration, comorbidity and outcome after closure of spinal cerebrospinal fluid leaks. J Neurol; online 26. Februar 2024; letzter Aufruf: 2. März 2024; Verfügbar unter: https://link.springer.com/10.1007/s00415–024–12242–2
- Volz F et al. Recovery and long-term outcome after neurosurgical closure of spinal CSF leaks in patients with spontaneous intracranial hypotension. Cephalalgia 2023; 43(8): 03331024231196808
- El Rahal A et al. Surgical closure of spinal cerebrospinal fluid leaks improves symptoms in patients with superficial siderosis. Eur J Neurol. 28. November 2023;ene.16122.
- Schievink WI et al. Long-term Risks of Persistent Ventral Spinal CSF Leaks in SIH: Superficial Siderosis and Bibrachial Amyotrophy. Neurology 2021; 97(19): 1964–70
- Beck J et al. Spinal cerebrospinal fluid leak as the cause of chronic subdural hematomas in nongeriatric patients: Clinical article. J Neurosurg 2014; 121(6): 1380–7
- Schievink WI et al. The reversible impairment of behavioral variant frontotemporal brain sagging syndrome: Challenges and opportunities. Alzheimers Dement Transl Res Clin Interv2022; 8(1): e12367
Interessenskonflikte:
K. Wolf erklärt, dass bei der Erstellung des Beitrags keine Interessenkonflikte im Sinne der Empfehlungen des International Committee of Medical Journal Editors bestanden.
© mgo fachverlage, all rights reserved
Korrespondenzadresse:
PD Dr. Katharina Wolf
Neurologin/Clinician Scientist
Leiterin der Liquorzirkulations Ambulanz
Funktionsoberärztin
Universitätsklinikum Freiburg
Klinik für Neurochirurgie
CSF Center (DE/EN)
Breisacher Str. 64
79106 Freiburg
Telefon: +49 761 270–50010
katharina.wolf@uniklinik-freiburg.de