Die Transplantation von Stammzellen kann Schlaganfall-Schäden rückgängig machen, wie Forschende der Universität Zürich berichten. Zu den positiven Effekten gehört die Wiederherstellung von Nervenzellen und motorischen Funktionen. Dies ist ein Meilenstein für die Therapie von Hirnerkrankungen.
Einer von vier Erwachsenen erleidet im Laufe seines Lebens einen Schlaganfall, etwa die Hälfte trägt bleibende Schäden wie Lähmungen oder Sprachstörungen davon. Denn durch Einblutungen oder mangelnde Sauerstoffversorgung sterben Hirnzellen unwiederbringlich ab. Zurzeit existiert keine Behandlung, um solche Schäden zu reparieren. «Daher ist es essenziell, neue therapeutische Ansätze für eine mögliche Hirnregeneration nach Krankheit oder Unfall zu verfolgen», sagt Christian Tackenberg, wissenschaftlicher Abteilungsleiter in der Gruppe Neurodegeneration am Institut für Regenerative Medizin der Universität Zürich (UZH).
Das Potenzial dazu haben neuronale Stammzellen, wie ein Team um Tackenberg und Postdoktorandin Rebecca Weber in Kollaboration mit der Gruppe von Ruslan Rust von der University of Southern California jetzt in zwei Studien eindrücklich belegt. «Unsere Resultate zeigen, dass neuronale Stammzellen nicht nur neue Nervenzellen ausbilden, sondern auch weitere Regenerationsprozesse in Gang setzen», so Tackenberg.
Neue Nervenzellen aus Stammzellen
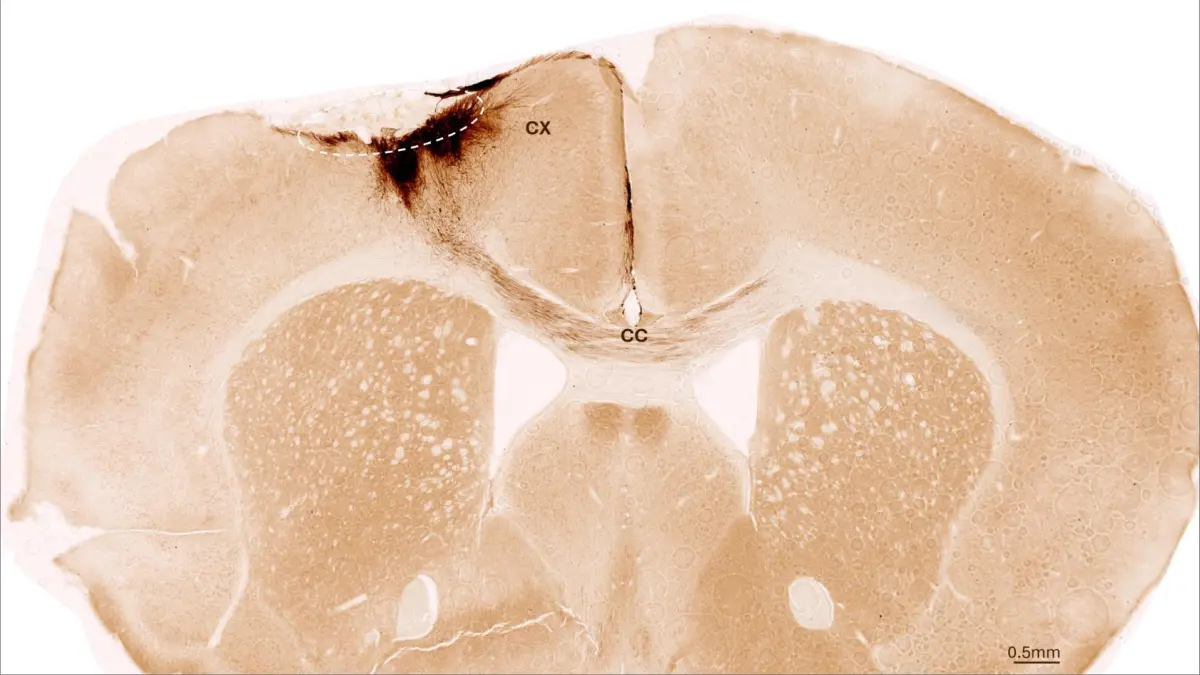
Für die Studie kamen menschliche neuronale Stammzellen zum Einsatz, aus denen sich unterschiedliche Zelltypen des Nervensystems bilden können. Die Stammzellen wurden aus sogenannten induzierten pluripotenten Stammzellen gewonnen, die sich wiederum aus normalen menschlichen Körperzellen herstellen lassen. Für die Untersuchung lösten die Forschenden einen permanenten Schlaganfall in Mäusen aus, dessen Merkmale einem Hirninfarkt beim Menschen stark ähneln. Die Tiere waren genetisch so modifiziert, dass die menschlichen Stammzellen nicht abgestoßen wurden.
Eine Woche nach dem Schlaganfall transplantierte das Team neuronale Stammzellen in die betroffenen Hirnregionen und beobachtete die Entwicklung mit einer Vielzahl an bildgebenden und biochemischen Methoden. «Es zeigte sich, dass die Stammzellen den gesamten Analysezeitraum von fünf Wochen überlebten und sich grösstenteils zu Nervenzellen umbildeten − die sogar mit den bereits vorhandenen Hirnzellen kommunizierten», sagt Tackenberg.
Gehirn regeneriert sich
Zudem fanden die Forschenden weitere Kennzeichen von Regeneration: die Neubildung von Blutgefässen, die Reduktion von Entzündungsprozessen sowie eine verbesserte Integrität der Blut-Hirn-Schranke. «Unsere Analyse geht damit deutlich über den Umfang anderer Arbeiten hinaus, die sich auf die unmittelbaren Effekte direkt nach einer Transplantation konzentrierten», so Tackenberg. Erfreulicherweise machte die Stammzelltransplantation bei den Mäusen auch die motorischen Einschränkungen rückgängig, die der Schlaganfall verursacht hatte. Der Nachweis erfolgte unter anderem mit einer KI-gestützten Ganganalyse.
Klinische Anwendung rückt näher
Beim Studiendesign hatte Tackenberg die klinische Anwendung beim Menschen schon im Blick. So wurden die Stammzellen beispielsweise ohne Reagenzien hergestellt, die von Tieren stammen. Ein definiertes Protokoll dafür hat das Zürcher Forschungsteam in Zusammenarbeit mit dem Center for iPS Cell Research and Application (CiRA) der Universität Kyoto entwickelt. Dies ist wichtig für eine potenzielle Anwendung der Therapie am Menschen. Eine ebenfalls neue Erkenntnis: Die Stammzelltransplantation funktioniert besser, wenn sie nicht direkt nach dem Schlaganfall, sondern erst eine Woche später durchgeführt wird, wie die zweite Studie nachwies. In der Klinik könnte dieses Zeitfenster die Vorbereitung und Durchführung einer Therapie massgeblich erleichtern.
Trotz der positiven Resultate gäbe es aber noch einiges zu tun, warnt Tackenberg. «Wir müssen die Risiken minimieren und eine potenzielle Anwendung im Menschen vereinfachen.» Ebenfalls in Zusammenarbeit mit Ruslan Rust arbeitet seine Gruppe derzeit an einer Art Sicherheitssystem, das ein unkontrolliertes Wachstum von Stammzellen im Hirn verhindert. In Entwicklung ist auch die Verabreichung der Stammzellen durch Injektion ins Blut, was viel praktikabler wäre als eine Hirn-Implantation. In Japan gibt es bereits erste klinische Studien, die Parkinson-Krankheit beim Menschen mit induzierten Stammzellen zu therapieren, wie Tackenberg berichtet. «Der Schlaganfall könnte eine der nächsten Krankheiten sein, für die eine solche Studie möglich wird.»
Quelle: Pressemeldung der Universität Zürich (idw, 16.9.25)
Zur Originalpublikation kommen Sie hier.
Wissenschaftlicher Ansprechpartner
PD Dr. Christian Tackenberg
Institut für Regenerative Medizin
Universität Zürich
+41 44 634 09 29
christian.tackenberg@irem.uzh.ch
Bilderquelle: Universität Zürich