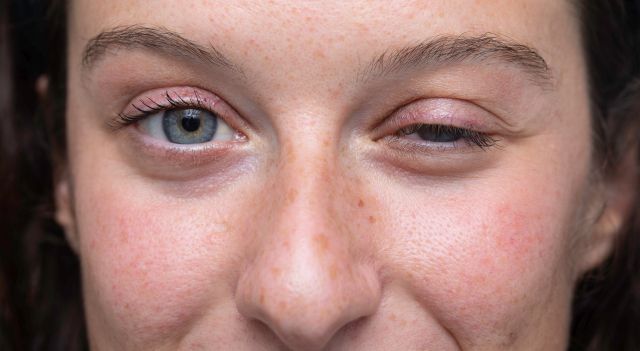
Die Myasthenia gravis (MG) ist eine Autoimmunerkrankung, die sich durch eine belastungsabhängige Muskelschwäche der okulären, bulbären, Extremitäten- oder Rumpfmuskulatur auszeichnet und heutzutage anhand des Antikörperstatus, Thymuspathologie, Alter und Art des Verlaufs klassifiziert wird. Mit der optimalen Behandlung ist die Prognose bezüglich der Letalität gut und der Lebensqualität überwiegend zufriedenstellend bis gut. Neben der symptomatischen Therapie kommen regelhaft immunsuppressive Therapieverfahren zum Einsatz, die neben Steroiden klassische Langzeitimmunsuppressiva wie Azathioprin und die Thymektomie umfassen. Immer mehr neue therapeutische Ansätze werden entwickelt, von denen aktuell die sog. therapierefraktären Verläufe profitieren. Die Behandlung von MG-Patienten sollte aufgrund der Seltenheit der Erkrankung aus spezialisierten Myasthenie-Zentren heraus geleitet werden. Perspektivisch werden neben der Entwicklung neuer spezifischer Therapieverfahren auch genauere epidemiologische und Sicherheitsdaten, die durch das Deutsche Myasthenie-Register (MyaReg®) zur Verfügung stehen werden, zur Verbesserung der Versorgungsqualität beitragen.
Weitere Beiträge zu diesem Thema

Mehr Optionen, mehr Druck: Medizintechnik muss jetzt liefern
Wenn Epilepsiemedikamente nicht helfen, stehen viele Betroffene vor einem langen Entscheidungsprozess über wenig bekannte Therapieoptionen. Wie Medizin und Medizintechnik hier mit Forschung und Daten Orientierung geben können, zeigen Prof. Dr. Martin Holtkamp und Karl Stoklosa am Beispiel des Neuroimplantats EASEE.
NMOSD-Diagnostik und Therapie: Aktuelle Entwicklungen und Herausforderungen
Die Neuromyelitis-optica-Spektrum-Erkrankung (NMOSD) hat sich in den letzten Jahren von einer kaum verstandenen Variante der Multiplen Sklerose zu einer eigenständigen Autoimmunerkrankung entwickelt. Dieser Artikel beleuchtet die aktuellen Fortschritte in Diagnostik ...

Die nicht-motorischen Symptome der Parkinson-Krankheit
Nicht-motorische Symptome sind zunehmend in den Fokus der klinisch behandelnden Ärztinnen und Ärzte als auch der Wissenschaftlerinnen und Wissenschaftler gerückt, denn sie begleiten die Parkinson-Krankheit von den ersten prodromalen Anzeichen bis in das Spätstadium, verändern ihr klinisches Profil und therapeutische Anforderungen im Krankheitsverlauf und bestimmen die Lebensqualität der Betroffenen häufig stärker als die motorische Symptomatik.